
Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Spazmofilia u dzieci
Ekspert medyczny artykułu
Ostatnia recenzja: 04.07.2025
W pediatrii często mianem spazmofilii u dzieci określa się patologiczną skłonność do mimowolnych skurczów mięśni i samoistnych drgawek – tężyczki (od greckiego tetanos – drgawki), wywołaną wzmożoną pobudliwością nerwowo-mięśniową na skutek zaburzenia gospodarki wapniowej w organizmie.
Epidemiologia
Według statystyk, rozwój krzywicy u dzieci w krajach rozwiniętych wynosi 1-2 przypadki na 100 tysięcy niemowląt w pierwszym roku życia, na Ukrainie pediatrzy odnotowują objawy krzywicy u 3% dzieci poniżej 6 miesiąca życia. [ 1 ]
Według niektórych danych u 3,5-4% dzieci chorych na krzywicę rozwija się spazmofilia.
Przyczyny spazmofilia u dziecka
Przyczynami zespołu drgawkowego lub spazmofilii u dzieci poniżej dwóch lat mogą być:
- niski poziom wapnia u dziecka przy urodzeniu – hipokalcemia noworodkowa, która prowadzi do zaburzenia równowagi jonowej we krwi;
- niedobór witaminy D (kalcyferolu) - krzywica, która występuje zwykle u niemowląt w wieku 3-6 miesięcy;
- zaburzenie wytwarzania 1,25-dihydroksywitaminy D (dihydroksycholekalcyferolu) w nerkach, zwane krzywicą hipokalcemiczną lub dziedziczną cukrzycą fosforanową typu III lub IV; [ 2 ]
- dysfunkcja przytarczyc - niedoczynność przytarczyc noworodków, która powoduje niedobór krążącego parathormonu (PTH) i w efekcie spadek poziomu wapnia.
- Opisano przypadki rozwoju spazmofilii z hipokaliemią przy braku alkalozy. [ 3 ], [ 4 ]
Czynniki ryzyka
Eksperci przypisują następującym czynnikom ryzyka spazmofilii u dzieci:
- wcześniactwo noworodków i niska masa urodzeniowa noworodków donoszonych;
- zatrucie matki w czasie ciąży;
- niedobór witaminy D u kobiet w ciąży, a także stan przedrzucawkowy w wywiadzie, ciężka osteomalacja (rozmiękczenie tkanki kostnej z niską mineralizacją) oraz nietolerancja glutenu;
- uduszenie noworodków; [ 5 ]
- niedojrzałość przytarczyc u dziecka przy urodzeniu;
- sztuczne karmienie dziecka;
- niewystarczające nasłonecznienie (narażenie na promienie UV);
- zaburzenia wchłaniania witaminy D w jelitach;
- nadmiar fosforanów (hiperfosfatemia);
- niski poziom magnezu – autosomalna dominująca pierwotna hipomagnezemia. [ 6 ], [ 7 ]
Patogeneza
Patogeneza stanu wzmożonej pobudliwości ośrodkowego i obwodowego układu nerwowego polega na zaburzeniach metabolizmu okołoporodowego oraz nieprawidłowych stężeniach elektrolitów w surowicy krwi, co prowadzi do zwiększenia częstotliwości potencjałów czynnościowych komórek mięśniowych lub włókien nerwowych unerwiających mięśnie.
W przypadku krzywicy zaburzony zostaje metabolizm witaminy D (która bierze udział w metabolizmie minerałów – wchłanianiu wapnia w jelitach – i wzroście kości) lub metabolizm fosforu i wapnia, który zapewnia tworzenie się tkanki kostnej i jej mineralizację.
Spazmofilia z towarzyszącymi uogólnionymi drgawkami i drżeniami u dzieci poniżej pierwszego roku życia może mieć uwarunkowany genetycznie mechanizm:
- w krzywicy witamino-D-zależnej typu I, związanej z nieprawidłowościami genu kodującego enzym nerkowy 25-hydroksy-D-1α-hydroksylazę (CYP27B1), który jest niezbędny do aktywacji tej witaminy i przekształcenia jej (w wątrobie, nerkach i jelitach) w 1,25-dihydroksywitaminę D;
- w krzywicy witamino-D-zależnej typu II – dziedziczna krzywica oporna na 1,25-dihydroksywitaminę D (nazywana też krzywicą hipofosfatemiczną), która występuje z powodu wadliwego genu VDR (na chromosomie 12q13), kodującego receptory witaminy D w tkankach organizmu i uczestniczącego w utrzymaniu prawidłowego poziomu wapnia; [ 8 ]
- w dziedzicznej niedoczynności przytarczyc z zaburzonym wydzielaniem parathormonu (PTH), co utrzymuje stężenie wapnia w surowicy w określonych granicach;
- w pierwotnej hipomagnezemii, która nie tylko prowadzi do hipokalcemii, ale także zapobiega uwalnianiu parathormonu. W szczególności niedobór magnezu u małych dzieci jest możliwy z powodu mutacji w genie FXYD2 (który koduje podjednostkę gamma elektrogennej transbłonowej ATPazy wyrażanej w kanalikach dystalnych nerek) lub w genie HNF1B (który koduje czynnik transkrypcyjny nabłonka nerkowego). Te nieprawidłowości genetyczne (dziedziczne lub sporadyczne) są diagnozowane jako zespół Gitelmana lub zespół Barttera i w rzeczywistości należą do dziedzicznych tubulopatii. [ 9 ]
Co się dzieje, gdy całkowity i zjonizowany poziom wapnia we krwi i płynie śródmiąższowym jest niewystarczający? Dodatni ładunek w przestrzeni pozakomórkowej maleje, a potencjał błonowy przesuwa się w kierunku depolaryzacji – powodując nadpobudliwość neuronów obwodowych i zwiększając prawdopodobieństwo wystąpienia potencjałów czynnościowych. A spontanicznie występujące potencjały czynnościowe wywołują mimowolne skurcze obwodowych mięśni szkieletowych.
Przeczytaj także – Kryzys hipokalcemiczny u dzieci
Objawy spazmofilia u dziecka
Pierwsze objawy spazmofilii – drgawki kloniczne i toniczne (zespół drgawkowy) u dzieci – przy niedoborze wapnia u noworodków mogą pojawić się dosłownie już od pierwszych dni życia lub w ciągu dwóch tygodni po urodzeniu dziecka. [ 10 ]
Dość często objawy mogą być łagodne: w postaci ogniskowych skurczów mięśni i parestezji. Jednak zdarzają się również bolesne toniczne skurcze mięśni szkieletowych - skurcze u dzieci ze spazmofilią lub uogólnione skurcze.
Również semiotyka spazmofilii u dzieci obejmuje laryngospazm - mimowolny skurcz mięśni krtani i strun głosowych, prowadzący do zwężenia dróg oddechowych lub ich niedrożności. Przy łagodnym laryngospazmie skóra dziecka staje się blada z pojawieniem się zimnego potu, obserwuje się stridor (oddychanie z świszczącym oddechem). W tym przypadku można zaobserwować przyspieszone bicie serca i szybki oddech przerywany. Czas trwania takiego ataku nie przekracza półtorej do dwóch minut, ale w ciągu dnia może się powtarzać kilkakrotnie.
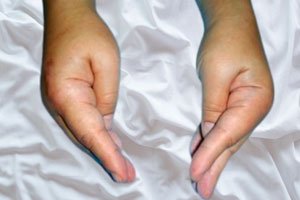
Zauważa się także skurcze mięśni dłoni (w okolicy nadgarstka) z wyprostem stawów międzypaliczkowych, przywodzeniem i zginaniem stawów śródręczno-paliczkowych; skurcze mięśni stóp w okolicy kostek. Są to tzw. skurcze mięśni nadgarstkowo-podeszwowe, które mogą być krótkotrwałe lub długotrwałe - silne i dość bolesne. [ 11 ]
Najcięższą postacią jest eklampsja u dzieci ze spazmofilią (od greckiego eklampsis – wybuch) lub atak napadów toniczno-klonicznych, który przebiega w dwóch stadiach. Pierwszy zaczyna się od drgawek (fascykulacji) mięśni twarzy i trwa 15-20 sekund; drugi obejmuje rozprzestrzenianie się napadów na kończyny i mięśnie ciała, skurcze mięśni mogą trwać od 5 do 25 minut. Obserwuje się również skurcz krtani, niewydolność oddechową, ogólną sinicę, utratę przytomności, mimowolne oddawanie moczu i stolca. [ 12 ]
Oprócz klinicznie wyrażonej postaci spazmofilii, specjaliści zauważają u dzieci ukrytą spazmofilię - tężyczkę utajoną z praktycznie prawidłowym poziomem wapnia, która jest dość często określana w krzywicy. Gdy dziecko jest przestraszone, po wymiotach lub z powodu wzrostu temperatury w przebiegu choroby zakaźnej, postać ta może przekształcić się w objawową. Jak wykrywa się ukrytą spazmofilię, czytaj dalej - w dziale Diagnostyka.
Komplikacje i konsekwencje
Do głównych powikłań i konsekwencji spazmofilii u dzieci należą:
- ogólne zaburzenie hipokinetyczne;
- zespół ciężkiej niewydolności oddechowej lub zatrzymanie oddechu po skurczu krtani lub ataku rzucawki;
- wydłużenie odstępu QT (stwierdzone elektrokardiografią) z poszerzeniem komór - kardiomiopatia rozstrzeniowa hipokalcemiczna, prowadząca do niewydolności serca.
Długotrwałe ataki tężyczki mogą prowadzić do uszkodzenia ośrodkowego układu nerwowego, opóźnienia rozwoju umysłowego dziecka w przyszłości, a w ciężkich przypadkach nawet do zgonu. [ 13 ]
Diagnostyka spazmofilia u dziecka
Diagnozę rozpoczyna się od wywiadu i badania dziecka. Pozytywny objaw Chvostka pozwala podejrzewać hipokalcemię jeszcze przed otrzymaniem wyników badań laboratoryjnych: drżenie mięśni nosa lub warg podczas dotykania nerwu twarzowego między płatkiem ucha a kącikiem ust. [ 14 ]
Natomiast utajoną spazmofilię rozpoznaje się zazwyczaj na podstawie tzw. objawu Trousseau, kiedy to występują skurcze palców, wymuszone przywodzenie kciuka, zginanie stawów śródręczno-paliczkowych i nadgarstków z równoczesnym zamknięciem pęczka naczyniowo-nerwowego ramienia na skutek ucisku.
Ponadto do kryteriów diagnostycznych spazmofilii u dzieci zalicza się obniżenie stężenia całkowitego wapnia we krwi <1,75 mmol/l (u noworodków <1,5 mmol/l) lub iCa (wapnia zjonizowanego) <0,65-0,75 mmol/l.
Należy wykonać badania krwi w celu określenia stężenia wapnia, fosforanów, elektrolitów w osoczu, fosfatazy alkalicznej i 1,25-dihydroksywitaminy D, PTH, azotu mocznikowego we krwi i kreatyniny; należy także wykonać badania moczu w celu określenia ilości wydalanego wapnia i fosforanów.
Diagnostykę instrumentalną wykonuje się za pomocą elektromiografii mięśniowej (która pozwala określić poziom przewodnictwa nerwowo-mięśniowego), a także EEG – elektroencefalografii, która ujawnia aktywność elektryczną mózgu. Może być konieczne wykonanie EKG (elektrokardiografii) i badania MRI mózgu.
Diagnostyka różnicowa
Biorąc pod uwagę fakt, że drgawki u dzieci bez nadmiernej pobudliwości włókien mięśniowych nie są spazmofilią (tężyczką), diagnostyka różnicowa powinna wykluczyć: uraz okołoporodowy mózgu i encefalopatię niedokrwienną; drgawki wywołane wzrostem ciśnienia śródczaszkowego, dysgenezją/hipotrofią mózgu lub anomaliami naczyniowymi mózgu; padaczkę i encefalopatię padaczkową (w tym mitochondrialną i toksyczną); dyskinezę napadową i hiperkinezę dystoniczną; odwodnienie (spowodowane wymiotami i/lub biegunką), a także występowanie skurczów mięśni w zespołach wrodzonych (Westa, Menkesa, Lennoxa-Gastauta, Schwartza-Jampela itp.).
Rozróżnia się także krzywicę, spazmofilię i hiperwitaminozę D u dzieci. Zatrucie tą witaminą charakteryzuje się hiperkalcemią, zmniejszonym apetytem, częstymi wymiotami, zaburzeniami snu, wzmożonym poceniem, odwodnieniem, a także może powodować drgawki.
Z kim się skontaktować?
Leczenie spazmofilia u dziecka
Zalecenia kliniczne dotyczą niedoboru witaminy D: istnieje Protokół leczenia i profilaktyki krzywicy, zatwierdzony przez Ministerstwo Zdrowia Ukrainy.
W przypadku skurczu mięśni krtani konieczna jest pomoc doraźna, dowiedz się więcej - Pierwsza pomoc w przypadku skurczu krtani: algorytm postępowania
Leczenie spazmofilii u dzieci ma na celu normalizację poziomu wapnia we krwi i zahamowanie napadów padaczkowych, w tym celu stosuje się podstawowe leki, takie jak glukonian wapnia (roztwór 10%) i siarczan magnezu (roztwór 25%), podawane pozajelitowo. [ 15 ]
Kolejnym krokiem w leczeniu tego schorzenia jest doustne podawanie preparatów witaminy D3: Calciferol, Aquadetrim, Vigantol.
Zobacz także - Leczenie krzywicy
Zapobieganie
Zapobieganie spazmofilii polega na wczesnej diagnozie i odpowiednim leczeniu krzywicy.
Profilaktykę krzywicy u dzieci należy również prowadzić: monitorując poziom witaminy D w czasie ciąży i w razie niedoboru przyjmować ją doustnie od 28. do 32. tygodnia ciąży. Dzieciom podaje się preparaty witaminy D3 (5 mcg dziennie). Ponadto ważne jest karmienie dziecka piersią i odpowiednie odżywianie kobiet w okresie laktacji. Więcej informacji znajdziesz w artykule - Jak zapobiegać krzywicy?
Prognoza
Jeżeli u dzieci ze spazmofilią wykryje się i wyeliminuje tężyczkę utajoną, odpowiednio wyleczy hipokalcemię i udzieli się im wczesnej pomocy w przypadku skurczu krtani i/lub rzucawki, rokowanie jest pomyślne.
W ciężkich przypadkach rzucawki, która najczęściej dotyka dzieci w pierwszym roku życia, możliwe jest zatrzymanie oddechu i akcji serca.

