
Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Zespół zaburzeń oddechowych u dorosłych
Ekspert medyczny artykułu
Ostatnia recenzja: 05.07.2025
Zespół ostrej niewydolności oddechowej dorosłych (ARDS) to ostra niewydolność oddechowa występująca w wyniku ostrego uszkodzenia płuc o różnej etiologii. Charakteryzuje się niekardiogennym obrzękiem płuc, niewydolnością oddechową i niedotlenieniem.
Zespół ten został opisany przez Esbacha w 1967 r. i nazwany przez analogię do zespołu stresu noworodkowego, który jest spowodowany wrodzonym niedoborem surfaktantu. W zespole zaburzeń oddechowych u dorosłych niedobór surfaktantu jest wtórny. Synonimy zespołu zaburzeń oddechowych u dorosłych są często używane w literaturze: płuco wstrząsowe, obrzęk płuc niekardiogenny.
Według Mariniego (1993) w USA co roku rejestruje się 150 000 przypadków zespołu niewydolności oddechowej u dorosłych, co stanowi 0,6 na 1000 mieszkańców.
Przyczyna zespołu zaburzeń oddechowych u dorosłych
Najczęstszymi przyczynami zespołu ostrej niewydolności oddechowej u dorosłych są:
- zapalenie płuc (bakteryjne, wirusowe, grzybicze i o innej etiologii);
- posocznica;
- wstrząs (septyczny, anafilaktyczny itp.), długotrwały i ciężki;
- zespół rozsianego wykrzepiania wewnątrznaczyniowego (przebieg ostry i podostry);
- zachłyśnięcie się wymiocinami, wodą (w przypadku utonięcia);
- uraz klatki piersiowej i zespół ciasnoty przedziałów powięziowych;
- wdychanie substancji drażniących i toksycznych: chloru, tlenków azotu, fosgenu, amoniaku, czystego tlenu (zatrucie tlenem);
- zatorowość płucna (tłuszcz, powietrze, płyn owodniowy);
- masywne transfuzje krwi, które powodują liczne mikrozatory w płucnym łożysku naczyniowym. Wynika to z faktu, że w krwi konserwowanej do 30% erytrocytów występuje w postaci mikroagregatów o średnicy do 40 μm, a płuca, będąc rodzajem filtra, zatrzymują te mikroagregaty, a naczynia włosowate płucne ulegają zatkaniu. Ponadto z erytrocytów uwalnia się serotonina, powodując skurcz tętniczek i naczyń włosowatych płucnych;
- przeciążenie płynami żylnymi (roztwory koloidalne i solne, osocze, preparaty osocza, emulsje tłuszczowe);
- stosowanie aparatury do sztucznego krążenia krwi (zespół niewydolności oddechowej poperfuzyjnej u dorosłych);
- ciężkie zaburzenia metaboliczne (kwasica ketonowa cukrzycowa, mocznica);
- ostra krwotoczna martwica trzustki. W rozwoju zespołu niewydolności oddechowej dorosłych w ostrym zapaleniu trzustki duże znaczenie ma zatrucie enzymatyczne, powodujące zaburzenie syntezy surfaktantu. Szczególnie dużą rolę odgrywa enzym lecytynaza A, która intensywnie niszczy surfaktant, co prowadzi do rozwoju atelektazy pęcherzykowej, obliteracyjnego zapalenia pęcherzyków płucnych i predysponuje do rozwoju zapalenia płuc;
- choroby autoimmunologiczne - toczeń rumieniowaty układowy, zespół Goodpasture'a i inne;
- długotrwałe przebywanie na dużej wysokości.
Patogeneza zespołu niewydolności oddechowej dorosłych
Pod wpływem czynników etiologicznych w naczyniach włosowatych płuc i tkance śródmiąższowej płuc gromadzi się duża liczba aktywowanych leukocytów i trombocytów. Przypuszcza się, że uwalniają one dużą liczbę biologicznie czynnych substancji (proteinaz, prostaglandyn, toksycznych rodników tlenowych, leukotrienów itp.), które uszkadzają nabłonek pęcherzyków płucnych i śródbłonek naczyniowy, zmieniają napięcie mięśni oskrzeli, reaktywność naczyń i stymulują rozwój włóknienia.
Pod wpływem wyżej wymienionych substancji biologicznych dochodzi do uszkodzenia śródbłonka naczyń włosowatych płuc i nabłonka pęcherzyków płucnych, gwałtownie wzrasta przepuszczalność naczyń, dochodzi do skurczu naczyń włosowatych płuc i wzrostu ciśnienia w nich, występuje wyraźny wysięk osocza i erytrocytów do pęcherzyków płucnych i tkanki śródmiąższowej płuc, rozwija się obrzęk płuc i atelektaza. Rozwój atelektazy jest również ułatwiony przez wtórne zmniejszenie aktywności surfaktantu.
W wyniku wymienionych procesów rozwijają się główne mechanizmy patofizjologiczne: hipowentylacja pęcherzyków płucnych, przetoczenie krwi żylnej do łożyska tętniczego, zaburzenie korespondencji między wentylacją i perfuzją, zaburzenie dyfuzji tlenu i dwutlenku węgla.
 [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Patomorfologia zespołu niewydolności oddechowej u dorosłych
Zespół niewydolności oddechowej u dorosłych rozwija się w okresie od kilku godzin do 3 dni od momentu narażenia na czynnik etiologiczny. Istnieją trzy fazy patomorfologiczne zespołu niewydolności oddechowej u dorosłych: ostra, podostra i przewlekła.
Ostra faza zespołu niewydolności oddechowej dorosłych trwa 2-5 dni i charakteryzuje się rozwojem opryszczkowego, a następnie pęcherzykowego obrzęku płuc. Płyn obrzękowy zawiera białko, erytrocyty i leukocyty. Wraz z obrzękiem stwierdza się uszkodzenie naczyń włosowatych płuc i poważne uszkodzenie nabłonka pęcherzykowego typu I i II. Uszkodzenie pęcherzyków płucnych typu II prowadzi do zaburzenia syntezy surfaktantu, co powoduje rozwój mikroatelektazy. Przy korzystnym przebiegu zespołu niewydolności oddechowej dorosłych ostre objawy ustępują po kilku dniach, a płyn obrzękowy ulega wchłonięciu. Jednak taki korzystny przebieg zespołu niewydolności oddechowej dorosłych nie zawsze jest obserwowany. U niektórych pacjentów zespół niewydolności oddechowej dorosłych przechodzi w fazę podostrą i przewlekłą.
Faza podostrą charakteryzuje się zapaleniem śródmiąższowym i oskrzelowo-pęcherzykowym.
Przewlekła faza zespołu niewydolności oddechowej dorosłych jest fazą rozwoju włókniejącego zapalenia pęcherzyków płucnych. W błonie podstawnej pęcherzykowo-włośniczkowej narasta tkanka łączna, błona gwałtownie się pogrubia i spłaszcza. Występuje wyraźna proliferacja fibroblastów i zwiększona synteza kolagenu (jego ilość zwiększa się 2-3-krotnie). Wyraźne włóknienie śródmiąższowe może powstać w ciągu 2-3 tygodni. W fazie przewlekłej obserwuje się również zmiany w łożysku naczyniowym płuc - desolację naczyń, rozwój mikrozakrzepicy. Ostatecznie rozwija się przewlekłe nadciśnienie płucne i przewlekła niewydolność oddechowa.
Objawy zespołu zaburzeń oddechowych u dorosłych
W obrazie klinicznym zespołu zaburzeń oddechowych dorosłych wyróżnia się 4 okresy. Okres - okres utajony lub okres wpływu czynnika etiologicznego. Trwa około 24 godzin po wpływie czynnika etiologicznego. W tym okresie zachodzą zmiany patogenetyczne i patofizjologiczne, ale nie mają one żadnych objawów klinicznych ani radiologicznych. Często obserwuje się jednak tachypnoe (liczba oddechów wynosi ponad 20 na minutę).
II okres - zmiany początkowe, rozwijają się w ciągu 1-2 dni od rozpoczęcia działania czynnika etiologicznego. Główne objawy kliniczne tego okresu to umiarkowana duszność, tachykardia. Osłuchiwanie płuc może ujawnić ciężki oddech pęcherzykowy i rozproszony suchy świszczący oddech.
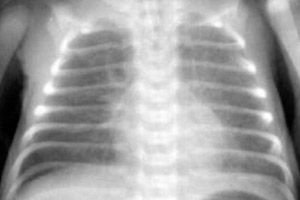
Zdjęcia rentgenowskie klatki piersiowej wykazują wzrost wzoru naczyniowego, głównie w obszarach obwodowych. Zmiany te wskazują na początek śródmiąższowego obrzęku płuc.
Analiza gazów we krwi nie wykazuje żadnych odchyleń od normy lub ujawnia umiarkowany spadek PaO2.
Okres III – okres rozwinięty lub okres wyraźnych objawów klinicznych, charakteryzujący się wyraźnymi objawami ostrej niewydolności oddechowej. Pojawia się wyraźna duszność, w oddychaniu uczestniczą mięśnie dodatkowe, wyraźnie widoczne jest rozszerzenie skrzydełek nosa i cofnięcie przestrzeni międzyżebrowych, obserwuje się wyraźną rozlaną sinicę. Podczas osłuchiwania serca zauważalna jest tachykardia i stłumione tony serca, ciśnienie tętnicze znacznie spada.
Opukiwanie płuc ujawnia stłumienie dźwięku opukiwania, bardziej w tylnych dolnych partiach, osłuchiwanie ujawnia szorstki oddech, można usłyszeć suchy świszczący oddech. Pojawienie się wilgotnego świszczącego oddechu i trzeszczenia wskazuje na obecność płynu w pęcherzykach płucnych (pęcherzykowy obrzęk płuc o różnym nasileniu).
Zdjęcie rentgenowskie klatki piersiowej ukazuje wyraźny śródmiąższowy obrzęk płuc, a także obustronne nacieki o nieregularnym kształcie przypominającym chmurę, zlewające się z korzeniami płuc i ze sobą. Bardzo często ogniskowe cienie pojawiają się w brzeżnych częściach środkowych i dolnych płatów na tle uwydatnionego wzoru naczyniowego.
Charakterystyczną cechą tego okresu jest znaczny spadek PaO2 (mniej niż 50 mm Hg, pomimo wdychania tlenu).
Okres IV jest terminalny i charakteryzuje się znacznym postępem niewydolności oddechowej, rozwojem ciężkiej hipoksemii tętniczej i hiperkapnii, kwasicą metaboliczną i powstaniem ostrej choroby serca płucnej z powodu narastającego nadciśnienia płucnego.
Głównymi objawami klinicznymi tego okresu są:
- ciężka duszność i sinica;
- obfite pocenie się;
- tachykardia, stłumione tony serca, często różne arytmie;
- gwałtowny spadek ciśnienia krwi, aż do omdlenia;
- kaszel z odkrztuszaniem pienistej, różowej plwociny;
- duża liczba wilgotnych rzężeń o różnym natężeniu w płucach, obfite trzeszczenie (objawy obrzęku pęcherzykowego płuc);
- rozwój objawów narastającego nadciśnienia płucnego i ostrego zespołu serca płucnego (rozdwojenie i zaostrzenie drugiego tonu w tętnicy płucnej; objawy EKG – wysokie, spiczaste załamki P w odprowadzeniach II, III, avF, V1-2, wyraźne odchylenie osi elektrycznej serca w prawo; radiologiczne objawy wzrostu ciśnienia w tętnicy płucnej, uwypuklenie jej stożka);
- rozwój niewydolności wielonarządowej (zaburzenia czynności nerek, objawiające się skąpomoczem, białkomoczem, walcowatością, mikrohematurią, zwiększonym stężeniem mocznika i kreatyniny we krwi; zaburzenia czynności wątroby w postaci łagodnej żółtaczki, znacznego zwiększenia aktywności aminotransferazy alaninowej, aldolazy fruktozo-1-fosforanowej, dehydrogenazy mleczanowej we krwi; zaburzenia czynności mózgu w postaci letargu, bólów głowy, zawrotów głowy, możliwych objawów klinicznych udaru mózgowo-naczyniowego).
Badanie gazów we krwi ujawnia głęboką hipoksemię tętniczą, hiperkapnię, a analiza równowagi kwasowo-zasadowej ujawnia kwasicę metaboliczną.
Co Cię dręczy?
Rozpoznanie zespołu niewydolności oddechowej u dorosłych
W 1990 roku Fisher i Foex zaproponowali następujące kryteria diagnostyczne zespołu niewydolności oddechowej u dorosłych:
- niewydolność oddechowa (ciężka duszność);
- wzmożona praca oddechowa, wzrastająca sztywność klatki piersiowej;
- obraz kliniczny narastającego obrzęku płuc;
- typowy obraz radiologiczny (zwiększone zmiany płucne, śródmiąższowy obrzęk płuc);
- niedotlenienie tętnicze (zwykle PaO2 poniżej 50 mmHg) i hiperkapnia;
- nadciśnienie w krążeniu płucnym (ciśnienie w tętnicy płucnej większe niż 30/15 mm Hg);
- prawidłowe ciśnienie zaklinowania tętnicy płucnej (<15 mm Hg). Określenie tego kryterium jest ważne dla odróżnienia zespołu niewydolności oddechowej dorosłych od obrzęku płuc kardiogennego, który charakteryzuje się wzrostem ciśnienia zaklinowania tętnicy płucnej;
- Odczyn pH krwi tętniczej jest niższy niż 7,3.
Program badań przesiewowych w kierunku zespołu niewydolności oddechowej u dorosłych
- Ogólna analiza krwi i moczu.
- EKG.
- Zdjęcie rentgenowskie płuc.
- Badanie równowagi kwasowo-zasadowej.
- Analiza gazów we krwi: oznaczanie PaO2, PaCO2.
Co trzeba zbadać?
Jakie testy są potrzebne?

