
Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Torbiel kości
Ekspert medyczny artykułu
Ostatnia recenzja: 04.07.2025
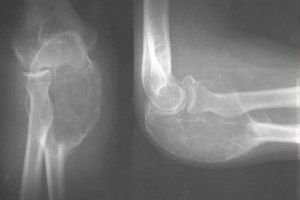
Torbiel kostna to jama w twardej tkance łącznej, która najczęściej rozwija się w dzieciństwie i nie daje wyraźnych objawów klinicznych aż do złamania patologicznego spowodowanego zniszczeniem tkanki kostnej.
Torbiel kostna należy do dużej grupy patologii osteodystroficznych układu kostnego organizmu. Ponad 70 lat temu wielu lekarzy kojarzyło torbiel kostną z osteoblastoklastomą, następnie torbiel stała się niezależną jednostką nozologiczną i dziś należy do chorób kości przypominających guzy. Do tej grupy zaliczają się następujące patologie osteodystroficzne:
- Chondromatoza.
- Cysta ossea solitaria (osteocystoma) – pojedyncza torbiel kostna.
- Cysta ossea aneurysmatica - torbiel tętniakowa kości.
- Zwoje śródkostne (torbiel przykorowa).
- Ziarniniak eozynofilowy kości.
W międzynarodowej klasyfikacji chorób ICD 10 torbiel kostna znajduje się w klasie M 85 - "Inne zaburzenia gęstości i struktury kości" i jest oznaczana w następujący sposób:
- M85.4 – pojedyncza (samotna) torbiel kostna.
- M85.5 – torbiel tętniakowata kości.
- M85.6 - Inne torbiele kostne.
Epidemiologia
Statystyki dotyczące torbieli kostnych przedstawiają się następująco:
- Spośród wszystkich nowotworów łagodnych torbiele kości rozpoznaje się w 55–60% przypadków.
- SCC – torbiel pojedynczą rozpoznaje się u 75-80% chorych.
- ACC – torbiel tętniakowata jest wykrywana w 20-25% przypadków.
- W 70-75% przypadków torbieli kostnych towarzyszą złamania patologiczne.
- Proste torbiele samotne najczęściej występują u mężczyzn – 60-65%.
- Torbiele tętniakowe częściej diagnozuje się u dziewczynek – 63%.
- Wiek pacjentów waha się od 2 do 16 lat. Torbiele kostne rzadko diagnozuje się u pacjentów dorosłych.
- W 85% przypadków torbiele pojedyncze rozwijają się w kościach cewkowych.
- Pojedyncze torbiele występują w 60% przypadków w kości ramiennej.
- Lokalizacja nowotworu samotnego w kościach udowych – 25%.
- Lokalizacja torbieli tętniakowych w kościach cewkowych wynosi 35-37%.
- Umiejscowienie torbieli tętniakowych w kręgach wynosi 35%.
- Powstawanie nowotworów tętniakowatych w kościach miednicy – 25%.
- W 65-70% przypadków torbiele kostne powstają w kościach kończyn górnych.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Przyczyny torbiele kostne
Oba typy torbielowatych formacji w tkance kostnej są zdefiniowane w ICD-10 jako patologia kości przypominająca guz o nieokreślonej etiologii.
Przyczyny powstawania torbieli kostnych są badane od dawna; istnieją informacje o obserwacjach klinicznych podobnych chorób sięgających XVII wieku. W XIX wieku Rudolf Vikhrov po raz pierwszy opisał torbiel kostną jako rozpadającą się enchondromę; później, w 1942 roku, torbiele kostne podzielono na typy: torbiel młodzieńczą prostą i torbiel tętniakową. Terminologicznie, torbielowaty nowotwór kości jest zdefiniowany w klasyfikacji, ale jest stałym tematem dyskusji medycznych. Jedna grupa lekarzy uważa, że torbiel jest pojęciem czysto radiologicznym, bardziej objawem niż osobną patologią. Ich zdaniem, torbielowate formacje są konsekwencją systemowego dystroficznego uszkodzenia tkanki kostnej. Inne teorie również mają prawo istnieć, chociaż, podobnie jak pierwsza, nie są poparte wiarygodnymi danymi klinicznymi i statystycznymi. Na przykład, jedna z wersji dotyczących etiologii torbieli rozważa powstanie łagodnego guza w wyniku transformacji guzów olbrzymiokomórkowych. Istnieje również teoria etiologii urazowej, która tłumaczy pojawienie się torbieli na skutek litego uszkodzenia tkanki kostnej. Obecnie powszechnie akceptowaną wersją jest teoria zmian dystroficznych w kościach spowodowanych upośledzoną hemodynamiką. Z kolei krążenie krwi może być upośledzone zarówno przez uraz, jak i ogólny proces zapalny organizmu. Najnowsze obserwacje krajowych chirurgów i ortopedów sugerują miejscową dysfunkcję hemodynamiki śródkostnej, aktywację fermentacji, zniszczenie glukozaminoglikanów, włókien kolagenowych i struktur białkowych. W wyniku tego patologicznego łańcucha wzrasta ciśnienie osmotyczne i hydrostatyczne w jamie torbieli, niszczona jest tkanka kostna, która nie wytrzymuje obciążenia dynamicznego. W ten sposób dochodzi do zaburzenia procesu dysplazji w strefie wzrostu kości, zmian kostnienia, powstaje patologiczna hiperwaskularyzacja części metafizycznej i tkanek kostnych, a także powstaje torbiel.
Tak duże rozbieżności sprawiają, że niejasne, nieokreślone przyczyny powstawania torbieli kostnych nie pozwalają na obiektywną klasyfikację rodzajów, typów i aktywności nowotworów, a co za tym idzie, wykluczona jest możliwość opracowania jednolitego algorytmu leczenia takich patologii.
Podsumowując, możemy wyróżnić kilka najbardziej wiarygodnych opcji wyjaśniających etiologię rozwoju torbieli kostnych:
- Systematyczny proces dystroficzny, który powstaje w wyniku zaburzenia dopływu krwi do tkanki kostnej, w wyniku czego wchłanianie tkanki kostnej (resorpcja) bierze górę nad procesem osteogenezy (tworzenia kości).
- Zaburzenie pewnego etapu rozwoju embrionalnego, kiedy występuje anomalia w formowaniu komórek metafizy tkanki kostnej. Metafizyka to strukturalna część tkanki kostnej, dzięki której kość jest w stanie rosnąć w dzieciństwie i okresie dojrzewania.
- Przewlekły uraz kości.
Objawy torbiele kostne
Objawy kliniczne, czyli zespół objawów guzów tkanki kostnej, składają się z trzech głównych objawów:
- Obecność lub brak silnego bólu.
- Sam guz można wyczuć palpacyjnie, co pozwala na określenie jego gęstości i szacunkowej wielkości.
- Obecność lub brak dysfunkcji kończyn i ogólnej aktywności ruchowej.
Objawy torbieli kostnej zależą od rodzaju guza, szybkości jego rozwoju, lokalizacji i zdolności rozprzestrzeniania się na otaczające tkanki i struktury.
Zarówno prosta samotna torbiel kostna (SSBC), jak i torbiel tętniakowata kostna mają wspólne przyczyny etiopatogenetyczne, ale ich objawy są różne, podobnie jak radiologiczne wskaźniki wizualne. Typowe objawy torbieli kostnych dotyczą następujących manifestacji i znaków:
- Torbiel ujawnia się klinicznie na tle ogólnego stanu zdrowia dziecka.
- Torbiel kości zaczyna objawiać się bólem podczas upadku lub wykonywania gwałtownych ruchów.
- Cysta może spowodować patologiczne złamanie w miejscu, w którym okresowo odczuwany jest ból.
Torbiel w kości nogi
Torbiel kostna kończyny dolnej jest najczęściej diagnozowana u dzieci w wieku od 9 do 14 lat i jest definiowana jako włókniste zapalenie kości udowej lub piszczelowej. W 50% przypadków pierwszym objawem klinicznym, którego nie można przeoczyć, jest złamanie patologiczne. Radiologicznie torbiel w kości nogi potwierdza się w postaci obrazu przedstawiającego charakterystyczne rozszerzenie tkanki kostnej z wyraźnie widoczną strefą resorpcji w środku. Ognisko patologiczne ma wyraźne granice, zwłaszcza jeśli nie ma reakcji ze strony błony dziewiczej okostnej (periosteum). Torbiel kostna nogi jest łagodnym nowotworem przypominającym guz i ma korzystny wynik w 99% przypadków. Zniszczenie tkanki kostnej rozwija się samoistnie, proces rozpoczyna się od przejściowego bólu i niewielkiego obrzęku w okolicy rozwoju torbieli.
Objawy torbieli kości nogi mogą obejmować:
- Przejściowy ból w okolicy torbieli, trwający długo.
- Osłabiona funkcja podporowa nogi, ból przy chodzeniu.
- W przypadku złamania patologicznego możliwa jest rotacja nogi na zewnątrz.
- W miejscu złamania zawsze występuje obrzęk.
- Gdy dochodzi do złamania, obciążenie osiowe nogi powoduje silny ból.
- Palpacja okolicy złamania powoduje ból.
- Objaw "lepkiej pięty" nie występuje.
W praktyce ortopedii klinicznej spontaniczna odbudowa kości w ciągu 2-3 lat nie jest rzadkością. Jeśli jednak torbieli towarzyszy patologiczne złamanie, w miejscu zrostu kości pozostaje torbielowata jama, która jest podatna na nawroty. Niemniej jednak chirurdzy zauważają paradoksalne zjawisko: złamanie może przyspieszyć włóknistą odbudowę tkanki kostnej, ponieważ pomaga zmniejszyć rozmiar jamy torbielowatej. Często to właśnie patologiczne złamanie jest rodzajem terapii dla samej formacji torbielowatej, a uraz leczy się w standardowy sposób, jak wszystkie inne rodzaje złamań. Przy takim rozwoju torbieli kości nogi wymagana jest dynamiczna obserwacja, w której główną metodą badania jest prześwietlenie rentgenowskie. Przy korzystnym przebiegu procesu rekonwalescencji obrazy pokazują powolne, ale stałe obliterowanie jamy torbielowatej. W bardziej złożonych przypadkach, gdy postępuje zniszczenie kości, torbiel jest zeskrobywana. Następnie przepisuje się leczenie objawowe, w tym za pomocą wstrzykiwanych sterydów. Wczesne leczenie torbieli kostnej kończyny dolnej pozwala uniknąć nawracających złamań i patologicznego skrócenia nogi na skutek deformacji tkanki kostnej.
Torbiel kości skokowej
Astragalus seu talus, kość skokowa jest częścią stawu skokowego, do którego należy również kość piszczelowa. Torbiel kości skokowej jest najczęściej diagnozowana u osób młodych, rzadziej u dzieci poniżej 14 roku życia, co odróżnia tę patologię od wielu innych torbieli tkanki kostnej. Wiadomo, że SCC i ACC to typowe choroby związane z dysplazją strefy wzrostu kości, rozwijającą się w dzieciństwie. Specyfika kości skokowej polega jednak na tym, że jest ona niemal w całości odpowiedzialna za proces chodzenia i przejmuje cały ciężar osoby w ruchu. W związku z tym kość ta jest często poddawana obciążeniom, stając się obszarem dość wrażliwym, zwłaszcza w przypadku występowania osteopatii lub niedoboru wapnia w kości.
Kość skokowa przenosi obciążenie na piętę i śródstopie, dlatego jej patologie często manifestują się jako objawy w kościach tych okolic.
Objawy kliniczne torbieli kości skokowej:
- Rozwój torbieli rozpoczyna się w sposób ukryty.
- Aktywna torbiel kości skokowej objawia się narastającym bólem, który nasila się podczas dłuższego chodzenia lub biegania.
- Torbiel kości skokowej może być przyczyną złamania kostki.
Zazwyczaj taki guz uznaje się za łagodny, należy go jednak usunąć jak najwcześniej, aby zapobiec złamaniom patologicznym.
Torbiel jest uwidoczniona jako podchrzęstny nowotwór o wyraźnych konturach. Guz nie rozprzestrzenia się do stawu, ale może ograniczać jego ruchomość.
Lokalizacja torbieli w kości skokowej jest uważana za niekorzystną ze względu na częste nawroty patologii nawet przy starannie przeprowadzonej operacji. Wysokie ryzyko powikłań wiąże się ze specyficzną budową anatomiczną kości skokowej i jej intensywnym ukrwieniem. Upośledzenie przepływu krwi, zarówno w momencie złamania patologicznego, jak i podczas nieuchronnej operacji u pacjentów dorosłych, może prowadzić do martwicy jałowej, a nawet niepełnosprawności pacjenta. Ponadto kość skokowa jest otoczona innymi tkankami kostnymi - kością piętową, łódeczkowatą, kostką, więc ustalenie dokładnej lokalizacji torbieli lub złamania oraz dostęp chirurgiczny są bardzo trudne. Operacja torbieli kości skokowej astragalus seu jest uważana za jedną z najtrudniejszych spośród wszystkich technik chirurgicznych usuwania torbieli kostnych, a proces wszczepiania przeszczepu jest również trudny. Czas rekonwalescencji i rehabilitacji po interwencji chirurgicznej na kość skokową może trwać 2-3 lata. W 5-10% przypadków leczenie kończy się niepełnosprawnością pacjenta, głównie u pacjentów powyżej 45 roku życia.
Torbiel kości śródstopia
Śródstopie, kość śródstopia, to połączenie pięciu małych, rurkowatych kości, dość krótkich i kruchych w porównaniu z innymi kośćmi stopy. Każda z pięciu części kości śródstopia składa się z kolei z podstawy, trzonu i głowy, najbardziej wysuniętej do przodu, długiej drugiej kości śródstopia, najkrótszej i najsilniejszej pierwszej. To w nich najczęściej tworzy się torbiel kostna, chociaż według statystyk takie guzopodobne formacje w tych częściach stopy są rzadko diagnozowane wcześnie i najprawdopodobniej mylone z innymi chorobami kości. W budowie kości śródstopia są bardzo podobne do kości śródręcza, ale nadal wyglądają wizualnie węższe i ściśnięte po bokach, chociaż przy całej swojej kruchości skutecznie amortyzują nasz chód, pomagają wytrzymać statyczne obciążenia ciężarem ciała.
Rozpoznanie torbieli kości śródstopia jest bardzo trudne z różnych powodów:
- Rzadkie przypadki tej choroby oraz brak statystycznie i klinicznie potwierdzonych informacji o tych patologiach.
- Podobne objawy występują w przypadku torbieli śródstopia i innych guzopodobnych zmian w tej okolicy.
- Patologiczne złamania kości śródstopia są częste w przypadku osteopatii.
- Brak jednolitych kryteriów diagnostycznych i różnicowych.
Błędy w badaniu i diagnozie torbieli śródstopia lub torbieli śródstopia są dość powszechne i stanowią jedną z przyczyn wysokiego odsetka niepełnosprawności pacjentów. Ponadto istnieją opisy złośliwości torbieli kości śródstopia, gdy zaawansowany proces lub nawrót samoistnego złamania prowadzi do złośliwości guza. Diagnostyka powinna być dokładna i obejmować, oprócz zebrania wywiadu i standardowego badania rentgenowskiego, tomografię komputerową, USG, scyntygrafię i histologię. Leczenie zachowawcze torbieli śródstopia nie przynosi rezultatów, dlatego najczęściej są one operowane. Jedynym sposobem uniknięcia operacji może być niepowikłane złamanie, po którym torbiel zapada się i znika. Ale takie przypadki mogą wystąpić tylko u nielicznych pacjentów, głównie poniżej 12 roku życia. Leczenie pacjentów dorosłych jest znacznie trudniejsze i traumatyczne. Torbiel jest resekcja, ubytek kości wypełniany materiałem aloplastycznym.
Cysta na kości ramienia
Manus – kończyna górna, ręka składa się z następujących części anatomicznych:
- Angulum membri superioris – obręcz barkowa, która z kolei składa się z następujących części konstrukcyjnych:
- Łopatka.
- Obojczyk.
- Articulatio acromioclavicularis - staw barkowo-obojczykowy.
- Kość ramieniowa - kość barkowa.
- Przedramię:
- Kość łokciowa – kość łokciowa parzysta.
- Kość promieniowa – kość promieniowa parzysta.
- Szczotka:
- Nadgarstek składa się z 8 kości.
- Kość łódeczkowata, trójgraniasta, księżycowata, grochowata – poziom bliższy.
- Kości trapezowata, główkowata i haczykowata – dalsza część dłoni.
- Śródręcze składa się z 5 kości.
- Palce są kośćmi paliczków.
Torbiel kostna ramienia jest zlokalizowana głównie w obręczy barkowej, znacznie rzadziej dysplazję torbielowatą obserwuje się w przedramieniu lub w kościach ręki. Wynika to z faktu, że SCC i ACC preferują tworzenie się w odcinkach metafizycznych cewkowych kości długich, małe i krótkie struktury kostne po prostu nie mają niezbędnej szerokości jamy do rozwoju guzów i nie są w stanie intensywnie i szybko wydłużać się w okresie intensywnego wzrostu człowieka - dzieciństwa i dojrzewania. Przypadki kliniczne rozpoznania samotnych torbieli w paliczkach dalszych palców u dorosłych pacjentów opisane w literaturze medycznej można uznać za rzadkość i najprawdopodobniej takie definicje są błędne. Dość często torbiele kostne trudno odróżnić od osteoblastoklastomów lub chrzęstniaków o podobnych objawach. Dokładna diagnoza i różnicowanie są możliwe tylko za pomocą TK lub MRI, które nie zawsze są dostępne dla pacjentów.
Radiologicznie torbiel kostna ukazuje się jako jasny, zaokrąglony obszar w przynasadzie kości; guz ma wyraźne granice, inkluzje są zwykle nieobecne, warstwa korowa jest znacznie zredukowana, często opuchnięta. Analiza histologiczna ściany formacji wykazuje słabo unaczynioną tkankę łączną z objawami krwawienia w torbieli tętniakowej lub bez nich przy określaniu torbieli pojedynczej.
Procesowi powstawania torbieli w kości ramienia zawsze towarzyszy ogniskowe zniszczenie, resorpcja substancji kostnej. Stopniowo narastająca torbiel przesuwa się w kierunku trzonu kości ramiennej, nie wpływając na staw barkowy, nie powodując zmian w okostnej i żadnych objawów zapalenia w ogóle.
Objawy torbielowatego tworu w kończynie górnej są niespecyficzne, pacjent może odczuwać okresowy dyskomfort podczas ruchów obrotowych ramienia, unoszenia ramienia, uprawiania sportu. Guz rzadko objawia się objawami wizualnymi, jedynie duża torbiel może wyglądać jak wyraźny obrzęk.
Najbardziej typowym objawem, a raczej dowodem zaniedbania procesu, jest złamanie patologiczne. Najczęściej złamanie jest zlokalizowane w przedramieniu, może być wywołane zarówno wysiłkiem fizycznym (podnoszenie ciężarów), jak i upadkiem, siniakiem. Złamanie patologiczne lub złamanie kości goi się szybko, natomiast jama torbieli zmniejsza się, zanika.
Torbiel na kości ramienia diagnozuje się za pomocą zdjęć rentgenowskich, osteoscyntygrafii, tomografii komputerowej i USG. Leczenie przy wczesnej diagnozie i małej wielkości torbieli przeprowadza się zachowawczo, z unieruchomieniem kończyny górnej i nakłuciem. Jeśli w ciągu 1,5-2 miesięcy nie ma pozytywnej dynamiki, torbiel usuwa się chirurgicznie. Operacja jest również wskazana, jeśli torbiel nie zmniejsza się po patologicznym złamaniu. Należy ją usunąć, aby uniknąć ponownego nawrotu złamania ramienia.
Rokowanie torbieli w kości ramienia u dzieci jest na ogół pomyślne, specyfika organizmu dziecka polega na tym, że zdolność do samoistnej korekty i naprawy w tym wieku jest bardzo wysoka. U dorosłych proces zdrowienia, rehabilitacji ramienia trwa znacznie dłużej, uszkodzenie tkanki mięśniowej podczas zabiegu może wywołać pewne ograniczenia w funkcjach kończyny górnej. Ponadto istnieje ryzyko odrzucenia implantu kostnego wprowadzonego do ubytku resekcji. Całkowita implantacja materiału alloplastycznego lub autotransplantacji wymaga od 1,5 do 3 lat.
Samotna torbiel kostna
W ubiegłym stuleciu pojedyncza prosta torbiel była uważana za ostatni etap formowania się olbrzymiokomórkowego guza kości. Obecnie pojedyncza torbiel kości jest uważana za niezależną jednostkę nozologiczną według ICD-10. Choroba najczęściej dotyka dzieci i młodzież, nie bez powodu nazywana jest również młodzieńczą torbielą kości.
Cysta ossea solitaria lub samotna torbiel kostna jest diagnozowana częściej niż nowotwór tętniaka. W 65-70% przypadków samotna torbiel jest wykrywana w dzieciństwie u chłopców i wygląda jak łagodna jednokomorowa formacja, zlokalizowana głównie w obręczy barkowej lub w kościach biodrowych. Objawy prostej torbieli kostnej są niespecyficzne, często manifestacją objawu klinicznego, a powodem wizyty u lekarza jest złamanie patologiczne. Statystycznie wśród pacjentów z samotną torbielą kostną (SBC) przeważają chłopcy w wieku od 9 do 15 lat. Samotne torbiele nie występują u pacjentów dorosłych, stąd ustalone rozpoznanie SBC u osób powyżej 40 roku życia można uznać za błąd związany z niedostatecznym różnicowaniem łagodnych guzów kostnych.
Lokalizacja i objawy pojedynczej torbieli kostnej:
- Dominującym obszarem rozwoju SCC są cewkowe kości długie - obszar obręczy barkowej, kości udowe. Lokalizacja prostej torbieli w małych kościach krótkich nie jest typowa i wymaga starannego różnicowania z chrzęstniakiem, mięsakiem, ganglionem.
- Rak płaskonabłonkowy (SCC) rozwija się bezobjawowo przez długi okres, czasami nawet do 10 lat.
- Pośrednimi objawami rozwoju pojedynczej torbieli może być przejściowy ból w okolicy, w której znajduje się guz.
- W miejscu rozwoju torbieli, jeżeli powiększy się ona do 3-5 centymetrów lub więcej, możliwy jest niewielki widoczny obrzęk.
- Charakterystycznym objawem uformowania się dużej torbieli jest patologiczne, samoistne złamanie, niepowikłane przemieszczeniem.
- Podczas wstępnego badania i palpacji torbiel wyczuwalna jest jako bezbolesny guzek.
- Nacisk na ścianę nowotworu powoduje wygięcie się zniszczonej kości.
- Torbiel nie ogranicza zakresu ruchu, z wyjątkiem torbieli kości udowej, która jest przyczyną chromania przestankowego.
Pojedyncza torbiel kostna rozwija się w następujących stadiach klinicznych:
- Aktywny rozwój torbieli powoduje pogrubienie kości widoczne na zdjęciu rentgenowskim i może wywołać patologiczne złamanie i unieruchomienie uszkodzonego stawu. Aktywny etap trwa od sześciu miesięcy do 1 roku.
- Pasywny etap rozwoju torbieli rozpoczyna się od momentu przemieszczenia się guza do środka kości, podczas gdy torbiel znacznie zmniejsza się i zapada. Ten etap może być również bezobjawowy i trwa od 6 do 8 miesięcy.
- Etap odbudowy kości rozpoczyna się w momencie, gdy układ kostny przestaje rosnąć, 1,5-2 lata po rozpoczęciu etapu aktywnego. Jednak destrukcyjne zmiany kostne pozostają i nadal mogą być czynnikiem prowokującym patologiczne złamanie. Złamanie z kolei sprzyja zamknięciu jamy torbieli i kompensacyjnemu mechanizmowi zastępczemu wypełniania jamy tkanką kostną.
Młodzieńczą samotną torbiel kostną najczęściej leczy się zachowawczo i unieruchomieniem uszkodzonego obszaru. Jeśli ta metoda nie daje rezultatów i choroba postępuje, torbiel usuwa się chirurgicznie, resekcję wykonuje się w obrębie nienaruszonych tkanek z obowiązkową alloplastyką lub autoplastyką.
Leczenie pacjentów powyżej 16-18 roku życia w 90% odbywa się chirurgicznie, gdyż wykrycie torbieli w tym wieku świadczy o jej długotrwałym rozwoju i znacznym zniszczeniu kości, co niesie za sobą ogromne ryzyko nawracających złamań.
Torbiel kostna tętniakowata
ACC lub torbiel tętniakowa kości jest dość rzadka w praktyce chirurgicznej, ale złożoność jej leczenia wynika nie z izolowanych diagnoz, ale raczej z nieokreślonej etiologii. Ponadto ACC najczęściej wykrywa się w kręgosłupie, co samo w sobie wskazuje na powagę choroby i ryzyko powikłań ze strony rdzenia kręgowego. Duża torbiel tętniakowa lub guz wielokomorowy zlokalizowany w tkance kostnej kręgu może powodować niedowład i paraliż, a także ma tendencję do złośliwości.
AAC jest znaczną, rozległą zmianą tkanki kostnej, torbiel wygląda jak wielokomorowa, rzadziej jak jednokomorowa jama wypełniona wysiękiem krwi, ściany mogą być przeplatane drobnymi fragmentami kości. Do połowy ubiegłego wieku guz tętniaka nie był identyfikowany jako samodzielna choroba i był uważany za rodzaj osteoblastoklastoma. Obecnie AAC jest diagnozowany jako łagodny guz, obarczony wieloma powikłaniami, gdy jest zlokalizowany w okolicy kręgosłupa.
Specyfika rozwoju torbieli tętniaka polega na tym, że jest ona bardzo agresywna, w przeciwieństwie do guza samotnego. Szybki wzrost i zwiększenie jej rozmiarów przypomina niekiedy proces złośliwy, jednak AAC bardzo rzadko staje się złośliwy i jest całkiem skutecznie operowany, jeśli zostanie wykryty na czas. Najczęściej AAC diagnozuje się u dzieci w okresie intensywnego wzrostu - od 6 do 15-16 lat, według niektórych informacji guzy tętniakowe przeważają u dziewcząt, chociaż informacje te są sprzeczne i nie są potwierdzone wiarygodnymi statystykami. Ulubioną lokalizacją AAC jest kręgosłup szyjny i piersiowy, czasami tworzy się w kościach stawu biodrowego, w odcinku lędźwiowym, a niezwykle rzadko w kości piętowej. Duży AAC może objąć kilka kręgów na raz - nawet 5, co jest powikłane paraliżem, w tym nieodwracalnym.
Objawy ABT – tętniaka kości:
- Początek choroby może przebiegać bezobjawowo, bezobjawowo.
- W miarę jak torbiel rośnie, dziecko odczuwa przejściowy ból w okolicy uszkodzonej kości.
- Ból nasila się przy wysiłku fizycznym, napięciu i może dokuczać w nocy.
- W miejscu, w którym utworzyła się torbiel, wyraźnie widoczny jest obrzęk.
- Torbiel zlokalizowana w pobliżu stawu ogranicza zakres jego ruchu.
- Tętniak kości udowej powoduje kulawiznę i zaburza funkcje podporowe.
- Duża torbiel powoduje niedowład i częściowy paraliż, które pojawiają się na pierwszy rzut oka bez żadnej widocznej, obiektywnej przyczyny.
- Urazy i siniaki mogą przyspieszyć rozwój torbieli.
AAC może mieć następujące formy rozwoju:
- AAC centralny – umiejscowiony w centralnej części kości.
- Ekscentryczny AAC – powiększająca się torbiel, która nacieka okoliczne tkanki.
Nieskomplikowany guz tętniaka kości może zamknąć się samoistnie po patologicznym złamaniu, ale takie przypadki zdarzają się bardzo rzadko, najczęściej AAC musi być operowany. Za najtrudniejsze operacje uważa się te polegające na usunięciu torbieli na kręgu, ponieważ chirurg pracuje z bardzo wrażliwym i niebezpiecznym obszarem - kręgosłupem i wieloma zakończeniami nerwowymi. Po usunięciu AAC wymagany jest bardzo długi okres rekonwalescencji, środki rehabilitacyjne, ponadto torbiele tętniakowe są podatne na nawrót nawet w przypadku starannie wykonanej operacji. Ryzyko nawrotu jest bardzo wysokie, według statystyk 50-55% pacjentów, którzy przeszli leczenie operacyjne, jest ponownie kierowanych do chirurga. Jedynym sposobem na zmniejszenie ryzyka nawrotu może być stały nadzór lekarski i regularne badanie układu kostnego.
Gdzie boli?
Formularze
Objawy torbieli kostnej w zależności od jej rodzaju:
- Samotna, młodzieńcza torbiel kostna najczęściej diagnozowana jest u chłopców - w 60-65% przypadków. U dorosłych pacjentów SBC jest niezwykle rzadkie i można je uznać za zaawansowany proces dystroficzny, który nie został zdiagnozowany przez długi czas. Najczęściej samotna torbiel ujawnia się w wieku od 9 do 16 lat, kiedy dziecko rozpoczyna proces intensywnego wzrostu. Za ulubione miejsce lokalizacji SBC uważa się długie kości cewkowe, z reguły jest to przynasada kości udowej lub ramiennej. Początek patologii jest utajony, bezobjawowy, sporadycznie dziecko może skarżyć się na okresowy ból kości lub obrzęk w okolicy rozwoju torbieli. W 60-70% przypadków pierwszym oczywistym objawem SBC jest patologiczne złamanie spowodowane łagodnym urazem - niewielkim siniakiem lub prostym upadkiem. Kiedy kość cewkowa jest dotknięta nowotworem torbielowatym, pogrubia się i przyjmuje osobliwą, maczugowatą formę w okolicy rozwoju torbieli. Palpacja kości nie powoduje bolesnych odczuć, nacisk na ścianę torbieli wykazuje pewne ugięcie w obszarze zmiękczenia tkanki kostnej. Staw, kończyna nie tracą ruchomości, swoich funkcji, jedynym problemem dla aktywności ruchowej kości udowej lub kostki może być utrata właściwego poczucia podparcia. Rozwój prostej torbieli kostnej następuje w pewnych stadiach:
- Aktywny etap rozwoju, który trwa około roku i charakteryzuje się obrzękiem, rozrzedzeniem przynasad, co odpowiada zdjęciu rentgenowskiemu pokazującemu wyraźny proces osteolizy - całkowitego zniszczenia kości bez kompensacyjnego zastąpienia innymi tkankami. Jednocześnie wyraźnie odczuwalne jest ograniczenie ruchomości pobliskiego stawu, przykurcz, a także mogą występować nawracające patologiczne złamania kości.
- Faza aktywna stopniowo przechodzi w fazę utajoną, bierną. Jest to szczególnie charakterystyczne dla rozwoju torbieli, której nie towarzyszą złamania i ból. Torbiel może objąć metadiafizę, stopniowo przesuwając się dalej od strefy wzrostu, zmniejszając swój rozmiar. Samotna torbiel w fazie biernej jest zawsze bezobjawowa i może być utajona do sześciu miesięcy.
- Etap odbudowy tkanki kostnej. Utajona samotna torbiel powoli przesuwa się do trzonu kości, dzieje się to w okresie od półtora do dwóch lat. W tym czasie w tkance kostnej następuje zniszczenie, ale nie objawia się to klinicznie, wyjątkiem może być nagłe złamanie na tle pełnego zdrowia i braku czynnika urazowego - upadku lub stłuczenia. Złamania nie są również odczuwane tak silnie, urazowo i, w zależności od lokalizacji, mogą być przenoszone przez dziecko dosłownie - na nogach. Zrosty, miejsca złamania przyczyniają się do zwężenia jamy torbieli, zmniejszając jej rozmiar. W klinicznej praktyce ortopedycznej zjawisko to nazywa się odbudową na miejscu. W obszarze torbieli kostnej może pozostać uszczelnienie lub bardzo mała jama. Jednak proces odbudowy kości jest zakończony, na ogół od debiutu rozwoju samotnej torbieli do jej zmniejszenia mija około 2 lat.
- Torbiel tętniakowata najczęściej diagnozowana jest u dziewczynek, nowotwór rozwija się w tkance kostnej o różnej strukturze i lokalizacji - w kościach cewkowych, w kręgosłupie, w kościach miednicy lub kościach udowych, bardzo rzadko - w kości piętowej. U dziewczynek torbiel tętniakowata klinicznie ujawnia się w okresie dojrzewania, przed pierwszym cyklem miesiączkowym, aż do całkowitego ustabilizowania się układu hormonalnego. W tym czasie zmienia się nie tylko tło hormonalne, ale także układ krzepnięcia krwi, co znacząco wpływa na ukrwienie tkanki kostnej. W wieku 11-15 lat najczęściej diagnozuje się ACC kości udowej. W przeciwieństwie do torbieli pojedynczej, torbiel tętniakowata charakteryzuje się bardzo ostrym, klinicznie objawowym początkiem, którego objawy mogą być następujące:
- Bolesne odczucia, napadowe, zlokalizowane w miejscu rozwoju torbieli.
- Widoczny obrzęk, opuchlizna kości.
- Guzek, który można wyraźnie wyczuć.
- Miejscowa hipertermia, możliwe zaczerwienienie skóry w okolicy torbieli.
- Rozszerzenie naczyń żylnych w miejscu rozwoju ACC.
- W przypadku patologicznych złamań kręgów w ostrej fazie możliwe jest niedowład lub częściowy paraliż.
- Po fazie ostrej objawy torbieli kostnej ustępują, proces stabilizuje się, ale niszczenie tkanek postępuje.
- Radiologicznie stabilizacja ostrego okresu wygląda na znaczną resorpcję tkanki kostnej; w centrum zmiany widoczna jest torebka, która w swoich granicach zawiera skrzepy tkanki włóknistej, pozostałości procesu krwotocznego.
- Rak przedsionkowo-komorowy w kościach miednicy może osiągnąć ogromne rozmiary – nawet do 20 centymetrów średnicy.
- W okresie stabilizacji (6-8 tygodni) możliwe jest zwapnienie tkanki kostnej, dlatego ten rodzaj torbieli nazywa się kostniejącą torbielą tętniaka podokostnowego.
- W przypadku torbieli tętniaka rozwijającej się w kręgosłupie możliwe jest widoczne rozległe zagęszczenie i obrzęk kości. Ponadto u dziecka rozwija się napięcie mięśni kompensacyjnych, które nasila objaw bólowy.
- Charakterystyczna dla uszkodzenia rdzenia kręgowego jest specyficzna postawa kompensacyjna – podparcie rąk na biodrach, kościach miednicy, często dzieci w pozycji siedzącej próbują podpierać głowę rękami. Wszystko to wskazuje na naruszenie normalnej funkcji podporowej kręgosłupa.
Ogólnie rzecz biorąc, objawy ACC rozwijają się w klinicznie zdefiniowanych fazach:
- I – resorpcja i osteoliza.
- II – ograniczona mobilność.
- III – faza rekonwalescencji.
Okres rozwoju torbieli tętniakowej kości od początku choroby do ostatniej fazy może trwać od jednego do trzech lat. Również nawroty są typowe dla ACC, według chirurgów-patologów sięgają one 30-50% wszystkich zidentyfikowanych przypadków.
Diagnostyka torbiele kostne
Diagnostyka torbieli kostnych jest zawsze trudna, wynika to z braku specyficznych objawów, a podobnego obrazu radiologicznego innych nowotworów i nie do końca wyjaśnionej etiologii śródkostnych łagodnych guzów. W procesie określania rodzaju i charakteru przebiegu torbieli często popełniane są błędy, ich odsetek jest bardzo wysoki - do 70% błędnych rozpoznań. Niedokładna diagnoza torbieli kostnych prowadzi do nieprawidłowej taktyki leczenia i częstych nawrotów, rzadziej zwiększa ryzyko złośliwości guza.
Co trzeba zbadać?
Jak zbadać?
Diagnostyka różnicowa
Podstawowymi kryteriami pozwalającymi na dokładne różnicowanie łagodnych formacji nowotworowych w kościach są parametry kliniczne i radiologiczne, wskaźniki:
- Anamneza, wywiad lekarski.
- Wiek pacjenta. W większości przypadków rozwój torbieli pojedynczej lub tętniakowatej jest typowy dla dzieciństwa i okresu dojrzewania.
- Lokalizacja torbieli kostnej zależy nie tylko od budowy anatomicznej organizmu, ale również od struktury tkanki kostnej.
- Wielkość zmiany ogniskowej.
- Obecność lub brak złamania patologicznego.
- Wskaźniki histologiczne.
Bardzo ważne jest odróżnienie torbieli kostnych od złośliwych guzów śródkostnych, które wymagają pilnego i specyficznego leczenia. Takie choroby mogą obejmować mięsaki osteogenne lub osteoklastyczne, osteoblastoklastoma, raka.
Różnica między torbielą tętniaka a nowotworami złośliwymi może polegać na ich preferencyjnej lokalizacji w cewkowych, dużych kościach i lokalizacji w przynasadzie, trzonie. Pojedynczy guz, w przeciwieństwie do nowotworów złośliwych, nigdy nie wywołuje reakcji z okostnej i nie rozprzestrzenia się na pobliskie tkanki.
Kryteria różnicowe pomagające odróżnić proces złośliwy od raka płaskonabłonkowego lub raka płaskonabłonkowego
Choroba |
Osteoblastoklastoma |
ACC lub SKK |
Wiek |
20-35 lat i starsi |
2-3 lata - 14-16 lat |
Lokalizacja |
Epifiza, metafiza |
Metafizyka, trzon |
Kształt kości |
Widoczny obrzęk kości |
Kształt wrzeciona |
Kontury skupienia zniszczenia |
Wyraźne granice |
Jasne |
Stan warstwy korowej |
Przerywany, cienki, falisty |
Gładki, cienki |
Skleroza |
Nie zaobserwowano |
NIE |
Reakcja okostnowa |
Nieobecny |
Nieobecny |
Stan szyszynki |
Cienki, falisty |
Brak widocznych zmian |
Sąsiadujący trzon |
Bez zmian |
Bez zmian |
Metody, które można uwzględnić w diagnostyce torbieli kostnych:
- Zebranie wywiadu – dolegliwości, objawy subiektywne i obiektywne, obecność bólu, jego promieniowanie, czas i trwanie objawów, ich zależność od obciążenia oraz możliwość łagodzenia objawów za pomocą leków.
- Badanie kliniczne.
- Określenie stanu ortopedycznego – postawa w ruchu, w spoczynku, aktywność funkcjonalna, asymetria kończyn, symetria mięśni, obecność lub brak przykurczów, identyfikacja zmian w układzie naczyniowym.
- Radiografia.
- Cystografia kontrastowa.
- Tomografia komputerowa.
- Ultradźwięk.
- MRI – obrazowanie metodą rezonansu magnetycznego.
- Termografia komputerowa – CTT.
- Przebicie.
- Oznaczanie ciśnienia śródkostnego - cystobarometria.
Torbiele kostne różnicuje się z następującymi chorobami:
- Kostniakomięsak.
- Guz olbrzymiokomórkowy.
- Włókniak niekostniejący.
- Kostniak.
- Pierwotne zapalenie kości i szpiku.
- Osteoblastoma.
- Chrzęstniak.
- Tłuszczak.
- Chondroblastoma.
- Dysplazja włóknista.
Diagnostyka miejscowa wskazana jest również przed zabiegiem usunięcia torbieli lub torbieli szpiku kostnego; ponadto pacjent wymaga dynamicznej obserwacji, a więc okresowego diagnostycznego monitorowania stanu torbieli i tkanki kostnej w ogólności.
Z kim się skontaktować?
Leczenie torbiele kostne
Pomimo dostępności nowoczesnego sprzętu i nowych metod leczenia, torbiele kostne nadal uważa się za trudną do leczenia chorobę, która ma tendencję do nawrotów.
Torbiel kostna zdiagnozowana w dzieciństwie i niepowodująca powikłań leczona jest metodami zachowawczymi. Operacje są wskazane tylko dla dzieci powyżej 3 roku życia, w przypadkach agresywnego rozwoju procesu. Jeśli guz wywołał samoistne złamanie, leczenie torbieli kostnej składa się ze standardowych kroków, jakie ortopedzi i chirurdzy podejmują w leczeniu typowych złamań pourazowych. Przy najmniejszym podejrzeniu złamania do kości nakładany jest materiał unieruchamiający - szyna, a następnie przeprowadzane są działania diagnostyczne. Torbiel i złamanie w okolicy biodra, barku wymagają gipsu i unieruchomienia na okres 1-1,5 miesiąca. Jeśli torbiel zostanie wykryta, ale nie ma złamania, pacjentowi zaleca się maksymalny odpoczynek i odciążenie - bandaż temblakowy na barku lub pomoc laski, kul podczas chodzenia. Leczenie zachowawcze obejmuje również nakłucia, które mogą znacznie przyspieszyć proces naprawy tkanki kostnej. Leczenie torbieli kostnej za pomocą nakłucia leczniczego wygląda następująco:
- Stosuje się znieczulenie śródkostne.
- Cystę nakłuwa się i pobiera z niej materiał do badania histologicznego.
- Przekłutą jamę torbieli przemywa się roztworem aseptycznym.
- Do jamy wprowadza się inhibitor proteazy, aby zneutralizować agresywną fermentację (contrycal). U dzieci powyżej 12. roku życia wskazane jest wprowadzenie do jamy kenalogu lub hydrokortyzonu.
- Nakłucie kończy się przebiciem torbieli ze wszystkich stron, co ma na celu umożliwienie odpływu wysięku i obniżenie ciśnienia wewnątrz jamy macicy.
- Nakłucie wykonuje się kilkakrotnie w odstępach czasu ustalonych przez chirurga (2-4 tygodnie).
- Po zakończeniu leczenia konieczna jest kontrola stanu tkanki kostnej za pomocą zdjęć rentgenowskich (2-3 miesiące po ostatnim nakłuciu).
- Podczas nakłucia należy unieruchomić część kości objętą torbielą.
- Po skutecznym nakłuciu i zamknięciu jamy torbieli zaleca się cykl terapii ruchowej trwający co najmniej 6 miesięcy.
Całkowity czas trwania leczenia zachowawczego torbieli kostnej wynosi co najmniej sześć miesięcy. Jeśli leczenie zachowawcze jest nieskuteczne, co potwierdza dynamiczna obserwacja trwająca 2-3 miesiące, torbiel poddaje się chirurgicznemu usunięciu poprzez resekcję i późniejszemu przeszczepowi kości materiałem autologicznym lub alloplastycznym.
Ludowe sposoby leczenia torbieli kostnych
Oczywiście nie wypada mówić o ludowych sposobach leczenia torbieli kostnych. Każdy nowotwór rozwijający się w organizmie jest uważany za guzopodobny, czyli podatny na powikłania i poważniejszy proces - złośliwość. Torbiele kostne są uważane za słabo zbadaną patologię, której etiologia nie została jeszcze ustalona, więc ludowe sposoby leczenia torbieli kostnych nie tylko nie pomagają, ale mogą również zaszkodzić.
Nieskuteczność leczenia torbieli kostnych tzw. metodami ludowymi wynika z patogenetycznych cech powstawania guza. Patogeneza opiera się na miejscowym zaburzeniu dopływu krwi do tkanki kostnej. Takie śródkostne „głodowanie” prowadzi do aktywacji funkcji enzymatycznej, lizy, co skutkuje zniszczeniem glikozaminoglikanów, elementów białkowych i struktur kolagenowych. Temu złożonemu procesowi zawsze towarzyszy wzrost ciśnienia osmotycznego i hydrostatycznego w jamie torbieli, inne przewlekłe procesy destrukcyjne wewnątrz kości. Dlatego ludowe środki zaradcze w leczeniu ACC lub SCC nie są w stanie przynieść pożądanej korzyści, bariera dla aktywnych substancji roślinnych jest zbyt wysoka, co uniemożliwia im osiągnięcie celu.
Ponadto wszyscy pacjenci chcący eksperymentować ze swoim zdrowiem powinni zwrócić uwagę na kluczowe słowo „guz” w diagnozie, gdyż torbiel kostna jest łagodnym guzopodobnym tworem. Leczenie torbieli kręgowych niesprawdzonymi środkami jest szczególnie niebezpieczne, ponieważ wszystkie nowotwory kręgosłupa są podatne na złośliwość, a nieodpowiednia terapia może prowadzić do nieodwracalnych skutków.
Jedynym relatywnie bezpiecznym lekarstwem, które może nieco złagodzić objawy złamania patologicznego spowodowanego przez torbiel, może być specjalna dieta. Dieta pacjenta powinna zawierać pokarmy, które
Bogate w witaminy, wapń. Bardzo przydatne jest jedzenie owoców, warzyw bogatych w witaminę C, ważna jest również obecność witaminy D i fosforu.
Produkty pomagające szybciej odbudować tkankę kostną:
- Mleko i fermentowane produkty mleczne.
- Ryby, w tym ryby morskie.
- Nasiona sezamu.
- Cytrus.
- Papryka słodka.
- Porzeczka.
- Wiśniowy.
- Sery twarde.
- Galaretka, marmolada i wszelkie produkty zawierające substancje żelujące.
Należy wykluczyć z menu napoje gazowane oraz ograniczyć spożycie słodyczy i kawy.
W przeciwnym razie leczenie torbieli kostnych powinno odbywać się pod ścisłym nadzorem lekarza, a nie przy pomocy wątpliwych i niepotwierdzonych zaleceń, gdyż tylko odpowiednia terapia może przywrócić sprawność ruchową i przywrócić prawidłowe funkcje układu kostnego.
Zapobieganie
Do tej pory nie ma jednolitych zaleceń dotyczących zapobiegania powstawaniu torbieli kostnych samotnych lub tętniakowatych. Zapobieganie torbielom kostnym u pacjentów pediatrycznych i starszych może polegać jedynie na przestrzeganiu tych prostych zasad:
- Regularne kontrole lekarskie, począwszy od momentu narodzin dziecka. Konsultacja chirurgiczna powinna stać się obowiązkową, coroczną procedurą; jeśli pojawią się niepokojące objawy - skargi na ból, zaburzenia chodu, ruchów, postawy, pomoc chirurga lub ortopedy jest potrzebna natychmiast. Im wcześniej wykryje się torbiel kostną, tym skuteczniejsze będzie leczenie i najprawdopodobniej operacja nie będzie konieczna.
- Nawrotowi torbieli w tkance kostnej można zapobiec wyłącznie poprzez interwencję chirurgiczną i późniejsze długotrwałe leczenie, którego nie należy przerywać, nawet jeśli nastąpi poprawa.
- Dzieci z historią chorób układu kostnego, mięśniowo-szkieletowego, chorób układowych, przewlekłych procesów zapalnych należy chronić przed wszelkimi urazami, czynnikami mechanicznymi.
- Dzieci i dorośli uprawiający sporty aktywne powinni częściej niż osoby prowadzące bierny tryb życia przechodzić badania lekarskie, w tym prześwietlenia układu kostnego. Urazy zawodowe, siniaki mogą stać się czynnikiem powodującym rozwój torbieli tętniakowatej kości.
- Rodzice powinni zwracać uwagę na wszelkie zmiany w stanie zdrowia dziecka. Najczęściej początek rozwoju SCC i ACC przebiega bezobjawowo, jedynie okresowo niepokojąc małego pacjenta przemijającym bólem. Ponadto złamania patologiczne nie zawsze objawiają się w sensie klinicznym jako złamania standardowe, ich jedynym objawem może być lekkie utykanie, ograniczony zakres ruchu ramienia, kompensacyjne postawy, które pomagają zmniejszyć obciążenie kręgosłupa.
Zapobieganie powstawaniu torbieli kostnych w przypadku braku jednolitych, standardowych zasad powinno stać się obowiązkiem samego człowieka, a w przypadku dziecka – jego rodziców.
Prognoza
Oczywiście, tylko lekarz prowadzący może mówić o rokowaniu torbieli kostnej. Wszystko zależy od wieku pacjenta, czasu trwania okresu utajonego rozwoju torbieli, obecności lub braku powikłań oraz złamania patologicznego.
Ogólnie rzecz biorąc, rokowanie w przypadku torbieli kostnej jest następujące:
- Dzieci poniżej 15-16 roku życia – rokowanie jest korzystne w 85-90% przypadków. Nawroty występują w przypadku torbieli tętniakowej lub błędów technicznych popełnionych podczas operacji. Powtarzające się operacje, chociaż traumatyczne, nie są uważane za poważne. Ponadto ciało dziecka ma wysoki stopień zdolności naprawczych, więc przywrócenie aktywności ruchowej jest gwarantowane w 99% przypadków.
- Dorośli pacjenci mają większe trudności z leczeniem torbieli kostnych i częściej mają nawroty. Ponadto diagnozowanie ACC u pacjentów powyżej 35-40 roku życia jest trudne, torbiel należy różnicować z innymi chorobami przypominającymi guzy, najczęściej na tle złamania patologicznego. Złamanie jest również trudniejsze do zniesienia, okres rekonwalescencji jest znacznie dłuższy niż u dzieci. Rokowanie w przypadku torbieli kostnych u pacjentów dorosłych jest korzystne w 65-70% przypadków, pozostałe choroby to niezróżnicowane nowotwory złośliwe lub złożone, w tym śródkostne. Ponadto prawdopodobieństwo pomyślnego wyleczenia jest zmniejszone przez nieprawidłowo dobrane taktyki leczenia. Terapia zachowawcza torbieli kostnych może być skuteczna tylko w dzieciństwie, u innych pacjentów może prowadzić do masywnego zniszczenia kości i poważnych powikłań. Torbiele kręgów są najniebezpieczniejsze pod względem objawów uciskowych i ogólnej podatności kręgosłupa.
Dane statystyczne dotyczące powtarzalności procesu przedstawiają się następująco:
- SBC (torbiel samotna kości) – nawroty występują w 10-15% przypadków.
- Torbiel tętniakowata kości (ABC) ma wskaźnik nawrotów wynoszący 45–50%.
Ogólnie rzecz biorąc, rokowanie w przypadku torbieli kostnej zależy od szybkiej i zróżnicowanej diagnostyki, która z kolei determinuje taktykę terapeutyczną i strategię okresu rehabilitacji.
Torbiel kostna jest uważana za łagodną formację, którą można zakwalifikować jako stan graniczny między prawdziwym guzem a osteodystroficznym procesem dysplazji tkanki kostnej. Głównym niebezpieczeństwem jest długi bezobjawowy przebieg choroby, który najczęściej kończy się patologicznym złamaniem. Torbiel kostna zlokalizowana w górnej części ciała - w kończynach górnych, obręczy barkowej, w kręgach, nieobciążona złamaniem, z reguły nie wymaga leczenia operacyjnego. Torbiel kostna kończyn dolnych jest enukleowana w celu zapobiegania potencjalnemu ryzyku złamań lub ich nawrotowi. Samotne torbiele kostne mają tendencję do samoistnego ustępowania, nowotwory tętniakowe są bardziej patologiczne, chociaż w 90-95% przy odpowiednim i terminowym leczeniu ich rokowanie jest również korzystne, jedynym powikłaniem można uznać dość długi okres rekonwalescencji, wymagający cierpliwości ze strony pacjenta i przestrzegania wszystkich zaleceń lekarskich.

