
Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Balantidioza: wszystko o chorobie, wytyczne kliniczne
Ekspert medyczny artykułu
Ostatnia recenzja: 04.07.2025
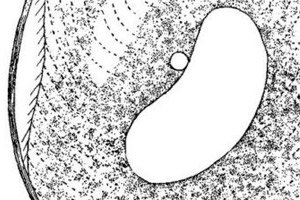
Balantidiaza jest pierwotniakową chorobą zakaźną jelit, wywoływaną przez rzęskowe infusoria - balantidia. Balantidiazie towarzyszą wrzodziejąco-zapalne zmiany w ścianach jelita grubego, które klinicznie objawiają się bólem brzucha, biegunką, utratą masy ciała, objawami uszkodzenia zatruciowego. Choroba często ma ciężki przebieg, z dużym prawdopodobieństwem zgonu pacjenta, jeśli leczenie zostanie opóźnione.
Epidemiologia
Balantidiasis jest odnotowywana głównie na terenach wiejskich. Choroba jest szczególnie rozpowszechniona w regionach Afryki, Ameryki Łacińskiej i krajach azjatyckich. Według statystyk to właśnie przedstawiciele tych regionów najczęściej chorują na balantidiasis: obecnie uważa się, że zakażonych jest około 200 milionów osób.
Choroba rozprzestrzenia się głównie wskutek braku odpowiednich metod leczenia pacjentów będących nosicielami patogennego mikroorganizmu.
Śmiertelność balantydozy jest dość wysoka – wynosi około 10-30%. Tak wysoki wskaźnik spowodowany jest częstym rozwojem powikłań oraz szybkim wyniszczeniem organizmu chorego.
W naszym kraju choroba ta również jest stosunkowo powszechna. Sprzyja temu powszechne lekceważenie norm sanitarno-higienicznych, niewystarczające wsparcie społeczne ludności oraz brak należytej uwagi ze strony środowiska medycznego (słabe działania edukacyjne i profilaktyczne).
 [ 9 ]
[ 9 ]
Przyczyny balantidioza
Czynnikiem wywołującym odzwierzęcą chorobę jelit zwaną „balantidiasis” jest jednokomórkowy organizm Balantidia coli, który występuje w wariancie wegetatywnym i torbielowatym. Balantidia coli jest największym patogennym pierwotniakiem. Wariant wegetatywny jest reprezentowany przez jajowatą formę z przerwą w jamie ustnej na przedniej krawędzi. Ciało pokryte jest rzęskami zlokalizowanymi wzdłużnie (drobnoustroje potrzebują ich do poruszania się). Średnica cysty wynosi około 50 µm.
Balantydozą zarażają się osoby mające bezpośredni kontakt ze świniami lub produktami roślinnymi albo wodą zakażoną cystami.
Za bezpośrednie przyczyny uważa się:
- ignorowanie norm sanitarnych i higienicznych;
- niespełnienie warunków sanitarnych w zakresie opieki nad świniami;
- niestosowanie się do zasad higieny osobistej;
- spożywanie zanieczyszczonej wody pitnej, niemytych warzyw itp.
Czynniki ryzyka
Częstość występowania jest wyższa na obszarach wiejskich: około 5% mieszkańców wsi cierpi na balantydiozę. Pracownicy ferm trzody chlewnej i kompleksów trzody chlewnej są szczególnie narażeni, ponieważ świnie są zwierzętami najczęściej dotkniętymi patogenem. Ludzie zarażają się drogą feko-oralną, przez nieumyte ręce oraz przez spożywanie skażonej wody lub produktów spożywczych.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Patogeneza
Zakażenie u ludzi może nastąpić po przedostaniu się czynnika wywołującego balantydiozę (głównie cyst) do układu pokarmowego. Balantydia mogą istnieć w jamie jelitowej człowieka przez długi czas bez rozwijania patologii. Czynnik zakaźny zwykle osadza się w dolnym odcinku jelita cienkiego. Penetracja do tkanki jelitowej nie występuje we wszystkich przypadkach, a dokładny powód takiej selektywności nie jest znany.
Uszkodzenie tkanek przez balantydia dotyczy głównie kątnicy, esicy i odbytnicy. W początkowym stadium balantydiazy w pofałdowanej strukturze błon śluzowych tworzą się strefy obrzęku i zaczerwienienia. Następnie tworzy się ognisko erozyjne. Patogeny wnikają głęboko w tkanki, pojawiają się krwotoki i zachodzą procesy martwicze. Martwicze masy są odrzucane, a w ich miejscu tworzy się jama, która przechodzi do światła jelita. Wrzody charakteryzują się nieregularnie ukształtowanymi brzegami, grubymi i wyciętymi brzegami, nierównym dnem pokrytym ropno-krwawą wydzieliną. Istnieje duże prawdopodobieństwo perforacji wrzodziejącej, z dalszym procesem zapalnym w postaci zapalenia otrzewnej.

Stadia balantydozy w oparciu o dane patogenetyczne:
- Stadium zakażenia (balantydia dostają się do układu pokarmowego człowieka, w wyniku czego człowiek staje się nosicielem lub rozwija się choroba).
- Etap wnikania czynnika zakaźnego do ściany jelita z dalszym rozwojem procesu zapalnego (enzym hialuronidaza ułatwia wnikanie czynnika zakaźnego do ściany jelita, rozwija się stan zapalny, zmienia się skład flory jelitowej i dochodzi do uszkodzenia jelita grubego).
- Faza zatrucia (w wyniku procesu zapalnego do krwiobiegu wchłaniane są składniki toksyczne i rozwija się zespół zatrucia, który objawia się zmęczeniem, bólem głowy i bezsennością).
- Stadium biegunkowe (dotknięte zostają jelita, pojawiają się częste, luźne stolce z domieszką śluzu i krwi, o „zgniłym” zapachu, występują objawy odwodnienia, chory szybko traci na wadze).
- Stadium brzuszne (ból pojawia się w podbrzuszu, parcie na stolec, ból przy palpacji okolicy projekcji jelitowej).
- Etap rozsiewu Balantidii (patogen rozprzestrzenia się poprzez krwiobieg do układu węzłów chłonnych krezkowych, do wątroby, układu moczowo-płciowego i płuc).
- Stopień rozwoju powikłań (obserwowano perforację wrzodu, zapalenie otrzewnej, krwawienie wewnętrzne, zakażenie wtórne).
Źródło rozprzestrzeniania się balantydozy
Świnie są uważane za główne źródło rozprzestrzeniania się patogenu balantidiasis: ich inwazja jest określana w 60-80 procentach. W niektórych przypadkach nosicielem może być człowiek, ale zakażenie od nich jest praktycznie wykluczone: w organizmie człowieka powstawanie cyst występuje rzadko i w niewielkich ilościach.
Zakażenie wariantem wegetatywnym uważa się za niemożliwe, ponieważ takie formy szybko giną zarówno poza organizmem żywym, jak i w kwaśnej treści żołądka.
Wariant cystowy może pozostać żywotny w środowisku hodowli świń do 14 dni, a w ziemi do 244 dni. Po zastosowaniu płynów dezynfekujących cysty obumierają w ciągu kilku godzin.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Drogi zakażenia
Droga zakażenia jest feko-oralna. Zakażenie następuje poprzez brudne ręce, skażoną wodę pitną, nieumyte warzywa lub owoce (droga wodna, pokarmowa i kontaktowa).
Objawy balantidioza
Czas trwania okresu inkubacji balantydozy wynosi średnio 2 tygodnie (minimalny odnotowany okres to 5 dni, a maksymalny 30 dni).
Balantydiaza nie zawsze objawia się jakimiś objawami, ponieważ może występować w formie utajonej i w postaci nosicielskiej. W innych przypadkach diagnozuje się ostre i przewlekłe formy patologii, często w połączeniu z innymi procesami zapalnymi i pasożytniczymi (np. amebiaza, shigeloza itp.).
- Ostra postać balantydiazy charakteryzuje się ostrym początkiem. Pierwszymi objawami problemu są ogólne zmęczenie, ból głowy, utrata apetytu, nudności i wyraźny wzrost temperatury. Wkrótce dołączają się objawy uszkodzenia jelit: bóle brzucha, skurcze, częste i nieskuteczne parcie na stolec oraz biegunka. Kał jest płynny, z cząstkami krwi i ropy, cuchnący; defekację obserwuje się od 3-4 do 18-20 razy dziennie. Pacjent staje się bardzo i szybko wyczerpany, traci na wadze; powierzchnia języka pokrywa się „brudnym” nalotem, palpacja brzucha wzdłuż jelita jest bolesna. Możliwe jest powiększenie wątroby. Endoskopowo można wykryć nieżytowo-krwotoczny proces zapalny i powstawanie owrzodzeń. Analiza biopsji wskazuje na gromadzenie się balantydii w tkankach podśluzówkowych, a także na brzegach owrzodzeń i w ropniach. Jeśli nie podejmie się leczenia przez 6–8 tygodni, ostry przebieg balantydozy przechodzi w przewlekły.
- Przewlekła balantydiaza często ma zdolność nawrotową: zaostrzenia trwają od tygodnia do miesiąca, a okres spokoju choroby - od trzech do sześciu miesięcy. Objawy zatrucia nie ujawniają się w pełni, temperatura nie zawsze wzrasta. Główny obraz kliniczny objawia się miejscowymi objawami: częstymi luźnymi stolcami z wtrąceniami śluzu, ropy, krwi. Badanie pozwala zwrócić uwagę na „pokrytą” powierzchnię języka, ból przy palpacji jelita grubego. Możliwe jest również, że przewlekła balantydiaza nie jest nawrotowa, ale ciągła. Ta opcja zawsze objawia się narastającym wyczerpaniem i wyniszczeniem pacjenta.
 [ 30 ]
[ 30 ]
Balantydiaza u mężczyzn
Przypadki balantydozy można odnotować u homoseksualistów, podczas analnego kontaktu seksualnego z nosicielem, chorym na przewlekłą postać choroby. U chorego mężczyzny rozwija się połączony proces zapalny skóry głowy i wewnętrznego płatka napletka prącia. Możliwe jest tworzenie się bolesnych owrzodzeń pokrytych ziarniną, z ropną, cuchnącą wydzieliną, zapaleniem i powiększeniem pachwinowych węzłów chłonnych. Czasami u przedstawicieli nietradycyjnej orientacji seksualnej stwierdza się brodawkowate owrzodzenia w okolicy narządów płciowych i odbytu. Powikłaniami w tym przypadku są zapalenie gruczołu krokowego, zapalenie najądrza.
 [ 31 ]
[ 31 ]
Balantydiaza u dzieci
Dzieci mogą zarazić się balantydozą poprzez picie skażonej wody lub jedzenie nieumytych warzyw. Zgony wśród chorych dzieci są często wynikiem niewłaściwego leczenia: choroba jest mylona ze zwykłą biegunką lub zatruciem pokarmowym, więc jest leczona zasadniczo nieprawidłowo. Ponadto często rejestruje się utajoną postać balantydozy.
Balantydiaza w dzieciństwie objawia się krwawą biegunką typu czerwonkowego. Objawy ogólne uzupełniają uszkodzenia innych narządów wewnętrznych (wątroba, płuca). Z reguły choroba zaczyna się od „niestrawności”, ogólnego osłabienia, utraty apetytu, częstych luźnych stolców. Przez kilka dni dziecku dokucza parcie na stolec: może domagać się pójścia do toalety, ale nie ma oddawania stolca. Może wydzielać się śluz zmieszany z ropą i krwią. Obraz kliniczny uzupełniają wymioty, ból w podbrzuszu i gorączka. Organizm dziecka szybko ulega odwodnieniu.
Formularze
Balantydiaza może mieć przebieg typowy (z pełnymi objawami klinicznymi) i nietypowy (w postaci utajonej, czyli nosicielskiej).
Dla balantydozy charakterystyczne są następujące odmiany przebiegu:
- monochoroba;
- choroba skojarzona (najczęściej połączona ze zmianami wywołanymi przez ameby, shigella itp.).
Balantydozę różnicuje się w zależności od stopnia zaawansowania:
- typ światła;
- typ średnio ciężki;
- ciężki typ patologii.
Charakter choroby może być następujący:
- nieskomplikowany;
- skomplikowany.
Komplikacje i konsekwencje
Za główne powikłania balantydozy uważa się następujące choroby:
- Perforacja wrzodu to powstanie otworu przelotowego w ścianie jelita. Zawartość jelita przedostaje się do jamy brzusznej, w wyniku czego rozwija się zapalenie otrzewnej.
- Krwawienie wewnątrzjelitowe to uwolnienie krwi do jamy jelitowej z następowym niedoborem objętości krwi krążącej. To powikłanie jest dość poważne i wymaga natychmiastowej interwencji lekarskiej.
- Ogólne wyczerpanie, utrata masy ciała, wyniszczenie – to stany krytyczne, w których występują głębokie zaburzenia metaboliczne z narastającym niedoborem tłuszczów i węglowodanów, ze zwiększonym katabolizmem białek i spowolnieniem ich syntezy.
- Dodatek zakażenia wtórnego polega na zakażeniu innym rodzajem drobnoustrojów na tle istniejącej balantydozy.
Odporność na balantydozę
Nabyta odporność w przypadku balantydozy jest zwykle niestabilna i niepłodna, więc osoba, która wyzdrowiała z choroby, nie jest chroniona przed nawrotami lub ponownym zakażeniem.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
Diagnostyka balantidioza
Diagnozę stawia się na podstawie badania fizykalnego:
- ocenia się ogólny stan chorego;
- sprawdza się obecność objawów odwodnienia;
- ocenia się funkcjonalność serca i układu naczyniowego (mierzy się ciśnienie krwi, osłuchuje tony serca);
- Dokonuje się palpacji jamy brzusznej, sprawdza objawy podrażnienia otrzewnej i ocenia stan wątroby.
Ważne jest, aby wizualnie zbadać kał pacjenta. Dopiero po tym rozpoczynają laboratoryjne metody badawcze.
Kliniczne badanie krwi w kierunku balantydozy ujawnia niedokrwistość niedobarwliwą, leukocytozę neutrofilową, niewielką eozynofilię i przyspieszone OB.
Badania biochemiczne krwi wykazują hipoalbuminemię i hipoproteinemię.
Badania laboratoryjne mogą wykryć warianty wegetatywne i cysty Balantidia; określa się również leukocyty, erytrocyty i śluz w kale (coprogram). Ponadto w kale znajduje się materiał genetyczny Balantidia.
Diagnostyka instrumentalna polega na wykonaniu następujących badań:
- kompleksowe badanie ultrasonograficzne narządów wewnętrznych (pomaga wykryć powikłania balantydozy);
- endoskopia (fibrokolonoskopia, pozwala wykryć zmiany wrzodziejąco-nadżerkowe błony śluzowej jelita grubego);
- ogólne badanie rentgenowskie narządów wewnętrznych (pomaga wykryć wolny gaz w jamie brzusznej, powstały w wyniku perforacji jelit).
 [ 47 ]
[ 47 ]
Diagnostyka różnicowa
Diagnostykę różnicową należy przeprowadzić w przypadku ostrych bakteryjnych zmian jelitowych, które występują z objawami krwawienia z zapalenia jelit: może to być zmiana wywołana przez shigella, campylobacter, salmonella. Ważne jest również różnicowanie z innymi patologiami pasożytniczymi, które obejmują zapalenie przewodu pokarmowego (jest to możliwe w przypadku amebiazy, schistosomatozy, ankylostomozy), a także z wrzodziejącym zapaleniem jelita grubego, chorobą Leśniowskiego-Crohna, ostrym zapaleniem wyrostka robaczkowego, niedrożnością jelit, gruźlicą jelit.
Aby ustalić rozpoznanie, należy wziąć pod uwagę dane epidemiologiczne, objawowe, laboratoryjne i instrumentalne, a także wyniki dodatkowych metod diagnostycznych.
Z kim się skontaktować?
Leczenie balantidioza
Leczenie balantydozy obejmuje włączenie leków przeciwpasożytniczych, leków objawowych, a także środków stabilizujących równowagę flory jelitowej i zapewniających ochronę immunologiczną.
Osoba chora podlega izolacji - w domu lub w szpitalu (umieszczona w osobnej celi lub w oddziale z innymi pacjentami o podobnej nozologii).
Ognisko zakaźne (miejsce zamieszkania, praca pacjenta) leczy się zgodnie z zaleceniami profilaktycznymi stosowanymi w zapobieganiu chorobom zakaźnym metodą kałowo-oralną. Pacjentowi wydaje się osobne naczynia i artykuły gospodarstwa domowego. Osoby, które miały kontakt z chorym, przechodzą badanie kału na obecność balantidii: nie wymagają izolacji kwarantannowej. Istnieje możliwość rejestracji w przychodni w ciągu roku.
Bezobjawowe nosicielstwo może skutkować samoistnym wyzdrowieniem, ale w niektórych przypadkach przepisuje się leczenie metronidazolem lub jodochinolem.
Wytyczne kliniczne dotyczące leczenia balantydozy
Wytyczne kliniczne to normatywny i standardowy dokument zdrowotny, który określa wymagania dotyczące zapewnienia opieki medycznej pacjentowi z balantydiozą. Taka opieka jest świadczona etapami:
- U pacjenta z podejrzeniem balantydozy wykonuje się badania laboratoryjne.
- Po laboratoryjnym potwierdzeniu balantydozy przeprowadza się dodatkowe badania w celu oceny prawdopodobieństwa wystąpienia powikłań.
- Leczenie jest przepisywane w zależności od ciężkości choroby. W razie potrzeby terapia jest dostosowywana w zależności od pojawienia się nowych objawów lub jeśli poszczególne leki są nieskuteczne.
- Po wyzdrowieniu pacjent zostaje wpisany do rejestru ambulatoryjnego.
Leki: jakie leki może przepisać lekarz na balantydozę?
Tetracyklina |
Kuracja jest przewidziana na 10 dni. Dorośli przyjmują 500 mg 4 razy dziennie, dzieci (od 7 roku życia) - w dawce 10 mg/kg 4 razy dziennie (maksymalna dawka dzienna dla dziecka wynosi 2 g). |
Monomycyna |
Monomycynę przyjmuje się doustnie w dawce 0,6–1,5 g/dobę, w dwóch cyklach po pięć dni, z przerwą między cyklami również wynoszącą pięć dni. |
Metronidazol |
Metronidazol przepisuje się w dwóch lub trzech pięciodniowych cyklach, 500 mg trzy razy dziennie. Odstęp czasu między cyklami wynosi 5 dni. |
Glukoza |
Stosuje się go w celu odwodnienia organizmu zgodnie ze wskazaniami. |
Chlorek sodu |
Stosuje się go w celu odwodnienia organizmu zgodnie ze wskazaniami. |
Enterol |
Przyjmować 1-2 saszetki dwa razy dziennie przez 10-14 dni. Rzadko lek może powodować reakcje alergiczne. |
Linia |
Dorośli przyjmują dwie kapsułki Linex trzy razy dziennie. Efekty uboczne są praktycznie nieobecne, tylko rzadko można mówić o reakcjach nadwrażliwości. |
Smektyt dioktaedryczny |
Przepisany według indywidualnych wskazań. W dużych dawkach lub przy długotrwałym stosowaniu może powodować zaparcia. |
Ibuprofen |
Przepisywane w dawce 20-30 mg na kilogram masy ciała na dobę. Średnia dawka leku wynosi 200-400 mg co 4-6 godzin. Nie należy przyjmować więcej niż 1200 mg na dobę. Działania niepożądane: ból brzucha, alergia. |
Paracetamol |
Przyjmować 500-1000 mg co pięć godzin, nie przekraczając dziennej dawki 4000 mg. Nie zaleca się stosowania leku dłużej niż 3-4 dni. |
Nie-szpa |
Przepisano 120-240 mg/dzień, podzielone na 2-3 dawki. Efekty uboczne: ból głowy, obniżone ciśnienie krwi, zaburzenia snu. |
Papaweryna |
Podawać domięśniowo 0,5-2 ml 2% roztworu. Czas trwania kuracji ustalany jest indywidualnie. Podczas kuracji pacjent może odczuwać bóle głowy i suchość w ustach. |
Cetyryzyna |
Lek jest przepisywany w dawce 10 mg raz na dobę. Efekty uboczne cetyryzyny to trombocytopenia, zawroty głowy, reakcje nadwrażliwości. |
Bromek azoksimeru |
Immunostymulant podawany podskórnie w dawce 6-12 mg dziennie przez 5-10 dni. Możliwe jest również podawanie leku domięśniowo, podjęzykowo i doodbytniczo. Przeciwwskazania: dzieci poniżej 12. roku życia, ciąża. |
Witaminy na balantydozę
Oprócz leczenia antybakteryjnego, balantydiazę leczy się lekami, które pomagają zwiększyć obronę immunologiczną organizmu: nalewkami z eleuterokoka, magnolii i żeń-szenia. Wskazana jest również terapia witaminowa.
Większość istniejących witamin można stosować w celu wsparcia odporności, ale w przypadku balantydiazy ich dawkowanie należy zwiększyć co najmniej dwukrotnie. Wynika to ze zwiększonego spożycia składników odżywczych podczas infekcji, a także ich zwiększonego wydalania w wyniku odwodnienia.
Niedobory witamin należy uzupełniać za pomocą preparatów multiwitaminowych – zarówno przez cały okres leczenia, jak i w fazie rekonwalescencji organizmu.
W walce z infekcją należy skupić się na takich witaminach jak kwas askorbinowy, ryboflawina (witamina B 2 ), retinol (witamina A), tokoferol (witamina E). Witaminy te uczestniczą w pracy układu odpornościowego, zwiększają funkcje ochronne skóry i błon śluzowych, aktywują reakcję leukocytów i przyspieszają procesy regeneracyjne.
Witaminy na balantydiozę są integralną częścią złożonego leczenia. Według wyników badań, wzmocniona terapia witaminowa w połączeniu ze zrównoważoną dietą bogatą w witaminy może skrócić okres choroby i zmniejszyć ryzyko powikłań.
Leczenie fizjoterapeutyczne balantydiozy
Istnieje wiele znanych metod fizjoterapeutycznych, które mogą przyspieszyć powrót organizmu do zdrowia po ostrym okresie balantydiazy. Są to przede wszystkim zabiegi termiczne (ozokeryt, borowina, torf i parafina, terapia UHF), hydroterapia, elektroforeza z nowokainą i papaweryną.
Po ustąpieniu głównych objawów wskazane jest:
- przyjmowanie kąpieli (sosnowej, radonowej, perłowej, tlenowej);
- działanie ciepła na okolicę nadbrzusza (ozokeryt, borowina, parafina).
Wskazane metody stosuje się wyłącznie w warunkach stacjonarnych lub ambulatoryjnych.
Poza okresem ostrym dozwolone jest leczenie kąpielami i aplikacjami w domu. Po 8-12 tygodniach, w fazie rekonwalescencji, wskazane jest leczenie uzdrowiskowe, terapia borowinowo-błotna, kąpiele morskie i sosnowe, hydroterapia itp. Pacjentom zaleca się szczególnie wizyty w sanatoriach takich jak Essentuki, Żeleznowodsk, Dorochowo itp.
Leczenie ludowe balantidiozy
Aby szybko złagodzić nieprzyjemne objawy balantydozy, pomocne mogą okazać się niektóre tradycyjne przepisy medyczne:
- Do 200 ml wrzącej wody weź 2 łyżki liści jeżyny, gotuj przez pięć minut, następnie przykryj pokrywką i ręcznikiem, odstaw na pół godziny, przecedź. Pij miksturę trzy razy dziennie, po jednej szklance na raz.
- Dodaj ćwierć łyżeczki mielonego cynamonu i szczyptę mielonej ostrej papryki do szklanki wrzącej wody. Przykryj pokrywką i odstaw na 20-30 minut. Pij ciepłe, wszystko na raz. Procedurę można powtarzać 2-3 razy dziennie.
- Skrobię ziemniaczaną (1 łyżeczkę) zasypać 100 ml wody o temperaturze pokojowej, zamieszać i od razu wypić.
- Wypijaj jednorazowo 100-150 ml nalewki wódczanej sporządzonej z przecierów orzechowych.
- Wymieszaj jedną trzecią łyżeczki soli z 75-85 ml wódki i wypij na raz.
Arsenał ludowych przepisów można z powodzeniem uzupełnić o stosowanie naparów ziołowych i ziół. Pomoże w tym leczenie ziołowe.
Leczenie ziołowe
Poniższe napary ziołowe pomogą złagodzić przebieg balantydozy i przyspieszyć powrót do zdrowia:
- Weź 2 łyżki kłącza pięciornika, szyszki olchy i kłącze pokrzywy. Trzymaj w kąpieli wodnej w 500 ml wody przez dziesięć minut, a następnie pozostaw na około dwie godziny pod przykryciem. Weź 100 ml 4 razy dziennie przed posiłkami.
- Weź równe ilości pięciornika, kłącza krwiściągu i tasznika. Zaparzaj 5 łyżek mieszanki w 1 litrze wrzącej wody przez kilka godzin. Przyjmuj 100 ml na pusty żołądek 4 razy dziennie.
- Weź równe ilości bylicy piołunu, przywrotnika i korzenia prawoślazu. Zaparz 2 łyżki mieszanki w 500 ml wrzącej wody, odstaw na 2 godziny. Weź 100 ml naparu na pusty żołądek 4 razy dziennie.
- Weź równe części pięciornika, pokrzywy, babki lancetowatej i rdestu ptasiego. Około 50 g mieszanki zalej 500 ml wrzącej wody i zaparzaj przez 30 minut. Weź 50-60 ml trzy razy dziennie.
- Z kłącza rdestu, borówki i krwiściągu przygotowuje się równą mieszankę. Jedną łyżeczkę mieszanki zalewa się szklanką wrzącej wody i parzy przez godzinę. Napar przyjmuje się w ciągu dnia, 100 ml (około 5 razy dziennie).
Homeopatia na balantydozę
Leczenie homeopatyczne ma wiele zalet: jest skuteczne, bezpieczne, odpowiednie dla dorosłych, dzieci i kobiet w ciąży. Jednak w ostrej fazie balantydiazy zaleca się przyjmowanie leków homeopatycznych wyłącznie po konsultacji z lekarzem, ponieważ dodatkowe leki mogą „rozmyć” objawy kliniczne i utrudnić ustalenie taktyki tradycyjnego leczenia.
Jakie leki homeopatia zaleca na balantydozę:
- Kolocynta - może być przepisywana w celu łagodzenia skurczów i ataków bólu;
- Lycopodium – pomaga w usuwaniu wzdęć i nadmiaru gazów w jelitach;
- Nux vomica – normalizuje procesy trawienne, usuwa substancje toksyczne z organizmu;
- Hina to lek, który jest zazwyczaj przepisywany na etapie rekonwalescencji organizmu po balantydiozie. Kurs przyjmowania leku jest zaprojektowany na pięć dni;
- Baptisia – pomaga złagodzić główne objawy choroby (niestrawność, zmęczenie, bóle mięśni);
- Veratrum album - pomaga przy silnych wymiotach i biegunce, ogólnym osłabieniu i niskim ciśnieniu krwi.
Zapobieganie
Środki zapobiegawcze obejmują dbanie o bezpieczeństwo osobiste (przestrzeganie zasad higieny, gotowanie wody, mycie produktów roślinnych), zapobieganie zanieczyszczeniu wody i gleby kałem (monitorowanie higieny zoologicznej w gospodarstwach rolnych i hodowlanych, neutralizowanie obornika itp.).
Nie ma swoistej profilaktyki rozwoju balantydozy.
Dodatkowo należy zwrócić uwagę na realizację takich wydarzeń:
- przepisy sanitarno-higieniczne, nadzór sanitarny nad miejscami hodowli i utrzymania trzody chlewnej;
- kontrola zakładów przetwórstwa mięsnego, zakładów gastronomicznych, sieci wodociągowych;
- przestrzeganie regularnej dezynfekcji;
- ścisłe przestrzeganie zasad higieny osobistej, mycie rąk mydłem, spożywanie wyłącznie dokładnie umytych warzyw i owoców;
- dbanie o higienę żywności (spożywanie świeżej, wysokiej jakości żywności, spożywanie jej w odpowiednich warunkach);
- wzmacnianie układu odpornościowego;
- odmowa dzielenia się przedmiotami i naczyniami w życiu codziennym.
Prognoza
Jeśli leczenie choroby zostało rozpoczęte w odpowiednim czasie, a schemat terapeutyczny obejmował złożone i kompetentne recepty, to rokowanie można zakwalifikować jako korzystne. W przypadku braku leczenia śmiertelność wynosi 10-30%.
Najczęściej balantydiozę leczy się w warunkach szpitalnych. Pacjenta wypisuje się ze szpitala po zakończeniu ostrego okresu choroby, po normalizacji ogólnego stanu i ustąpieniu podstawowych objawów patologicznych (po około trzech tygodniach). Po wyzdrowieniu pacjent może powrócić do poprzedniego rytmu życia (pójścia do pracy lub szkoły), jeśli wyniki badań kału na obecność balantydiozy były ujemne (trzy razy w tygodniu).
 [ 56 ]
[ 56 ]

