Ekspert medyczny artykułu
Nowe publikacje
Powikłania po zapaleniu opon mózgowych
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
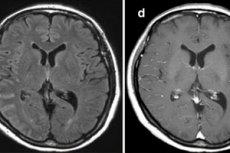
Zapalenie miękkich błon mózgowych, zwłaszcza w ciężkiej postaci, jest obarczone długotrwałymi konsekwencjami i zagraża życiu, a wiele powikłań zapalenia opon mózgowo-rdzeniowych jest nieodwracalnych i prowadzi do niepełnosprawności.[1]
Epidemiologia
Według WHO, na podstawie badań, większość (70%) pacjentów z bakteryjnym zapaleniem opon mózgowo-rdzeniowych ma wodogłowie, a poważne zaburzenia nim wywołane występują u prawie 90% pacjentów.
Należy również zauważyć, że rozwój powikłań neurologicznych często występuje w przypadku zapalenia opon mózgowych o etiologii bakteryjnej. W przypadku zarażenia opon mózgowych przez bakterie Streptococcus pneumonia i rozwoju pneumokokowego zapalenia opon mózgowo-rdzeniowych śmiertelność sięga 20%, a powikłania, takie jak uszkodzenie mózgu, paraliż i trudności w uczeniu się, obserwuje się u 25-50% pacjentów, którzy przeżyli.
U dzieci po pneumokokowym zapaleniu opon mózgowo-rdzeniowych utrata słuchu jest powikłaniem w 14-32% przypadków. Powikłanie to występuje średnio u 13,5% pacjentów z meningokokowym zapaleniem opon mózgowo-rdzeniowych oraz w 20% przypadków zapalenia opon mózgowo-rdzeniowych wywołanych przez Haemophilus influenzae.
Przyczyny powikłania zapalenia opon mózgowych
Infekcjoniści i neurolodzy wiążą przyczyny rozwoju powikłań zapalenia opon mózgowo- rdzeniowych z dysfunkcjami komórek (w tym neuronów) uszkadzanych przez toksyny i przeciwciała krążące we krwi meningokoków (Neisseria meningitidis), pneumokoków (Streptococcus pneumoniae), paciorkowców z grupy Streptococcus agalactiae B, Listeria (Listeria monocytogenes), Haemophilus influenzae, E. Coli (Escherichia coli), enterowirusy z rodziny Picornaviridae, wirusy Coxsackie i ECHO, Paramyxoviridae, Herpes simplex, Varicella zoster.[2]
Pokonując barierę krew-mózg, mogą przenikać nie tylko do błon mózgowych i przestrzeni podpajęczynówkowej, ale także do jego miąższu.
Ponadto w zmianach neuronów - podczas inwazji infekcji i wywołanego przez nią procesu zapalnego - pewną rolę odgrywa bardziej agresywna reakcja komórek odpornościowych mikrogleju i opony twardej: przeciwciała (IgG i IgM) wytwarzane w celu niszczenia bakterii lub Wirusy mogą nasilać humoralną podoponową (podoponową) odpowiedź immunologiczną, prowadząc do uszkodzenia komórek i rozwoju różnych konsekwencji neuropsychiatrycznych.[3]
Czynniki ryzyka
Istnieją takie kluczowe czynniki ryzyka rozwoju poważnych powikłań zapalenia opon mózgowych, jak:
- wiek osób starszych i dzieci (zwłaszcza pierwszy rok życia);
- stany niedoboru odporności;
- ciężka postać zapalenia opon mózgowych, w szczególności ropna;
- przejściowy przebieg kliniczny choroby;
- długi okres prodromalny procesu zapalnego;
- upośledzona świadomość przy pierwszych objawach choroby;
- późne wykrycie choroby z powodu opóźnień w szukaniu pomocy medycznej;
- przedwczesne lub niewystarczające leczenie zespołu zatrucia gorączkowego i samego zapalenia opon mózgowych - z opóźnionym rozpoczęciem antybiotykoterapii.
Patogeneza
Mechanizm uszkodzenia struktur mózgowych i ośrodkowego układu nerwowego, czyli patogenezę rozwoju powikłań zapalenia błon miękkich mózgu pochodzenia bakteryjnego i wirusowego, rozważany jest w publikacjach:
- Ostre bakteryjne zapalenie opon mózgowych
- Gruźlica opon mózgowo-rdzeniowych (gruźlicze zapalenie opon mózgowych)
- Wirusowe zapalenie opon mózgowych
- Enterowirusowe zapalenie opon mózgowych
- Poważne zapalenie opon mózgowych
- ropne zapalenie opon mózgowych
Na przykład mechanizm gromadzenia się płynu mózgowo-rdzeniowego (PMR) w komorach mózgu (wodogłowie lub obrzęk mózgu) w bakteryjnym - w tym gruźliczym - zapaleniu opon mózgowych tłumaczy się tym, że odpływ płynu mózgowo-rdzeniowego po opuszczeniu czwartego Komorze mózgowej zapobiega zablokowanie wysięku kosmków błony pajęczynówki (pajęczynówki) mózgu w otworach środkowych i bocznych (otwory Magendie i Luschki) przestrzeni podpajęczynówkowej.
A wodogłowie, obrzęk i ogniskowe nacieki ropne tkanek mózgu prowadzą do ich martwicy i powodują bóle głowy, problemy z widzeniem i pamięcią, drgawki, zaburzenia koordynacji itp.
Objawy powikłania zapalenia opon mózgowych
Przy powikłaniach zapalenia opon mózgowych pojawiają się objawy ze względu na charakter, lokalizację i stopień uszkodzenia komórek błon i substancji mózgowej - po zniknięciu ostrego zapalenia i objawów zespołu oponowego . Chociaż pierwsze oznaki, że choroba spowoduje powikłania i długoterminowe konsekwencje, mogą pojawić się w ostrej fazie. Jest to ociężałość w głowie i słabo kontrolowany ból głowy , a także zwiększone ciśnienie śródczaszkowe (nadciśnienie śródczaszkowe) , które objawia się nudnościami i wymiotami, napadami pocenia się, ogólnym osłabieniem, podwójnym widzeniem (podwójnym widzeniem), przyćmieniem świadomości i może prowadzić do powstawanie przepukliny mózgowej.[4]
Napady padaczkowe są jednym z objawów klinicznych bakteryjnego zapalenia opon mózgowo-rdzeniowych, a gdy wystąpią w ciągu pierwszych trzech dni i są trudne do stłumienia, pacjent najprawdopodobniej nie będzie w stanie uniknąć uporczywych powikłań neurologicznych.
Oprócz wodogłowia liczne ogólnoustrojowe i neurologiczne powikłania bakteryjnego zapalenia opon mózgowo-rdzeniowych, w tym powikłania meningokokowego i pneumokokowego zapalenia opon mózgowych, mogą objawiać się:
- obrzęk mózgu ;[5]
- zaburzenia koordynacji ruchów i równowagi – zespół przedsionkowo-ataksyjny ;[6]
- drgawki i napady padaczki ;[7]
- częściowy lub całkowity neurosensoryczny (sensoryczny) ubytek słuchuzwiązany z paraliżem VIII pary nerwów czaszkowych (n. Vestibulocochlearis);[8]
- pogorszenie lub utrata wzroku z powodu zapalenia nerwu wzrokowego (II para nerwów czaszkowych - n. Opticus);[9]
- zaburzenia mowy - dyzartria opuszkowa ;[10]
- problemy z pamięcią i koncentracją, wskazujące na zaburzenia poznawcze;[11]
- powstanie wysięku między pajęczynówką a oponą twardą - ropniak podtwardówkowy , [12], który może prowadzić do ropnia mózgu , [13], aw przypadku grzybiczego kryptokokowego zapalenia opon mózgowych , do kryptokoków;[14]
- rozprzestrzenianie się stanu zapalnego do tkanki mózgowej prowadzące do zapalenia opon mózgowo-rdzeniowych, które często powoduje nieodwracalne uszkodzenie mózgu;
- śpiączka mózgowa .
Istnieją takie powikłania gruźliczego zapalenia opon mózgowych, jak zrost podstawny lub optochiasmatyczne zapalenie pajęczynówki z drgawkami i zaburzeniami widzenia z powodu uszkodzenia nerwu wzrokowego i jego błon; powstawanie w mózgu ziarniniakowatej formacji podobnej do guza - gruźlica opon mózgowo-rdzeniowych; zapalenie tętnic (zapalenie ścian) małych lub dużych naczyń. [15]Jak tłumaczą lekarze, rozległe powikłania naczyniowe u pacjentów z uszkodzeniami opon mózgowo-rdzeniowych wywołanymi przez Mycobacterium tuberculosis występują w wyniku zawału mózgu (np. Udaru niedokrwiennego) w okolicy tętnicy środkowej i podstawnej mózgu, pnia mózgu i móżdżku. Ich konsekwencje objawiają się zaburzeniami neurologicznymi, które z czasem mogą się zmniejszać.
Chociaż rozwój nadciśnienia mózgowego w zapaleniu opon o podłożu wirusowym jest rzadszy niż w przypadku infekcji bakteryjnej, w ostrej fazie choroby mogą wystąpić powikłania wirusowego zapalenia opon mózgowo-rdzeniowych w postaci wodogłowia i obrzęku mózgu. Ale wraz z poprawą stanu zdrowia zmniejsza się ryzyko długoterminowych konsekwencji, ale nadal się rozwijają. Są to: zapalenie opon mózgowo-rdzeniowych, zapalenie mózgu, zapalenie mięśnia sercowego (mięsień sercowy), porażenie wiotkie i osłabienie mięśni, napadowe bóle głowy, zaburzenia snu i pamięci, łagodne zaburzenia poznawcze.
Komplikacje i konsekwencje
Główne powikłania ropnego zapalenia opon mózgowych [16], [17]to:
- wodogłowie i obrzęk mózgu;
- uszkodzenie nerwów czaszkowych z częściowym porażeniem (niedowładem) kończyn, zaburzeniami mowy, obniżoną percepcją sygnałów wzrokowych;
- rozwój zapalenia ścian komór mózgu - zapalenie komór ;[18]
- zakrzepica naczyń mózgowych i zawał mózgu;
- ropniak i ropnie mózgu;
- zanik mózgu;
- posocznica i posocznica z szybkim rozwojem wstrząsu septycznego i DIC u dzieci (rozsiane wykrzepianie wewnątrznaczyniowe).
Oprócz zwiększonego ciśnienia śródczaszkowego, rozwoju zespołów wodogłowia i konwulsji, powikłania surowiczego zapalenia opon mózgowych obejmują zapalenie nerwu wzrokowego.
Opisując powikłania zapalenia opon mózgowo-rdzeniowych u dzieci, lekarze i badacze zauważają, że u noworodków prowadzi to do poważnych konsekwencji w około 20-50% przypadków. Najczęstszymi powikłaniami są obrzęk mózgu, utrata słuchu i wzroku, przedłużające się drgawki, padaczka, zahamowanie rozwoju psychomotorycznego oraz dysfunkcja struktur mózgowych .
U starszych dzieci, na tle obrzęku mózgu i wodogłowia (który może rozwinąć się na początku choroby lub kilka tygodni po rozpoznaniu bakteryjnego zapalenia opon mózgowo-rdzeniowych), możliwe są dysfunkcje aparatu mowy spowodowane uszkodzeniem nerwów czaszkowych i ogniskowym deficytem neurologicznym; niedowład połowiczy, zmiany psychiczne i pogorszenie funkcji poznawczych.[19]
Diagnostyka powikłania zapalenia opon mózgowych
W diagnostyce powikłań zapalenia opon mózgowo-rdzeniowych biorą udział lekarze różnych specjalizacji, ale badanie sfery neuropsychicznej każdego pacjenta jest obowiązkowe.[20]
Główne testy obejmują badanie krwi - ogólne, biochemiczne, na poziom przeciwciał; analiza płynu mózgowo-rdzeniowego .
Przy pomocy obrazowania komputerowego i/lub rezonansu magnetycznego (MRI) mózgu przeprowadza się instrumentalną diagnostykę powikłań zapalenia opon mózgowo-rdzeniowych o dowolnej etiologii. Stosuje się również echoencefalografię ultrasonograficzną i elektroencefalografię ; z problemami ze słuchem uciekają się do tympanometrii i elektrokochleografii itp.
Diagnostyka różnicowa
Diagnostyka różnicowa może być wymagana w szczególności w celu zidentyfikowania innych czynników patogenetycznych istniejących objawów, na przykład guzów mózgu.
Z kim się skontaktować?
Leczenie powikłania zapalenia opon mózgowych
Pomimo wysokiej śmiertelności, odpowiednie leczenie powikłań ogólnoustrojowych i neurologicznych oraz agresywna terapia przeciwdrobnoustrojowa w leczeniu zapalenia opon mózgowo-rdzeniowych są niezbędne do poprawy wyników terapeutycznych.
Tak więc w leczeniu obrzęku mózgu konieczne jest: monitorowanie czynności oddechowej i poziomu ciśnienia śródczaszkowego, kontrolowana hiperwentylacja płuc, wprowadzenie roztworu
Osmotyczny moczopędny (Mannitol) i dożylne zastrzyki kortykosteroidów. Rozległy obrzęk mózgu można również leczyć chirurgicznie za pomocą drenażu komór mózgu (kraniotomia dekompresyjna).
Leczenie łagodnego wodogłowia może obejmować leczenie lekami lekami moczopędnymi i sterydami, ale w formie obturacyjnej uciekać się do drenażu płynu mózgowo-rdzeniowego, który można wykonać poprzez czasowe lub stałe założenie przecieku komorowo-otrzewnowego lub za pomocą endoskopowej ventriculostomii trzeciej komora mózgowa.
Jeśli jama ropnia mózgu jest dostępna chirurgicznie, wykonuje się również jej drenaż.
W przypadku uporczywych drgawek stosuje się leki przeciwdrgawkowe - leki przeciwpadaczkowe (karbamazepina, fenytoina, gabapentyna itp.).
Logopedzi zajmują się zaburzeniami mowy, ponadto w leczeniu dyzartrii opuszkowej stosuje się nootropy - leki związane ze stymulantami neurometabolicznymi: Piracetam, Ceriton, Finlepsin itp.
Implanty ślimakowe służą do poprawy słuchu.[21]
Zapobieganie
W zapobieganiu powikłaniom neurologicznym bakteryjnego zapalenia opon mózgowo-rdzeniowych najskuteczniejsza jest profilaktyka pierwotna zakażeń: nadzór epidemiologiczny i szczepienie dzieci przeciwko meningokokom z grupy serologicznej A i C, Haemophilus influenzae, szczepienie przeciwko zakażeniu pneumokokami , szczepienie przeciwko zakażeniu meningokokami .
Prognoza
Trudno przewidzieć wynik powikłań układowych i neurologicznych zapalenia opon mózgowo-rdzeniowych o dowolnej etiologii, biorąc pod uwagę stosunkowo wysoką śmiertelność tej choroby – do 30%.

