
Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Pleśń przed, w trakcie i po miesiączce
Ekspert medyczny artykułu
Ostatnia recenzja: 12.07.2025
Dzisiaj wiele kobiet skarży się, że dokucza im pleśniawka przed, w trakcie i po menstruacji. Czy to normalne czy patologiczne? Nawet doświadczeni specjaliści nie mają jasnej odpowiedzi na to pytanie. Przyjrzyjmy się temu problemowi.
Czy pleśniawki przed miesiączką są normalne?
Po pierwsze, ważne jest, aby zrozumieć, że pleśniawki to choroba grzybicza wywoływana przez grzyby Candida. Dlatego drugą nazwą tej choroby jest kandydoza. Zasadniczo mikroorganizmy Candida są przedstawicielami normalnej mikroflory. Zwykle są częścią mikrobiocenozy pochwy (w małych ilościach - nie więcej niż 10 3 CFU/ml). Wspierają miejscową odporność, zapewniają ochronę błon śluzowych przed mikroorganizmami chorobotwórczymi. Ważną właściwością tych mikroorganizmów jest zdolność do zapewnienia odporności na kolonizację błon śluzowych, w wyniku czego mikroorganizmy chorobotwórcze nie mogą wnikać, być wchłaniane na błonie śluzowej i wywoływać choroby.
Jednakże w pewnych okolicznościach, takich jak zmiany hormonalne, obniżona odporność, hipotermia, po protezoplastyce i innych chorobach, którym towarzyszy terapia antybiotykowa, skład naturalnej mikroflory może ulec zmianie. W takim przypadku liczba grzybów Candida może gwałtownie wzrosnąć, co prowadzi do rozwoju choroby. Tak więc pleśniawki są raczej uważane nie za samodzielną chorobę, ale za jeden z rodzajów dysbiozy, w której normalny stosunek ilościowy i jakościowy mikroflory jest zaburzony.
Wiele osób ma pleśniawki przed okresem. Czy to normalne, czy nie, to kwestia kontrowersyjna, ponieważ z jednej strony nie jest to prawdziwa choroba w pełnym tego słowa znaczeniu. Z drugiej strony jest to dysbakterioza, naruszenie prawidłowego składu mikroflory, którego nie można już nazwać normą. Pleśniawki przed miesiączką rozwijają się z powodu tego, że w tym czasie odporność organizmu jest maksymalnie zmniejszona: zachodzą zmiany hormonalne, następuje obciążenie narządów wewnętrznych, wzrasta temperatura wewnętrzna, a odporność spada. Ponadto w tym czasie odnawiają się warstwy śluzowe narządów rozrodczych. Są to optymalne warunki dla zaburzeń mikroflory i gwałtownego wzrostu grzybów. Jednak u wielu kobiet stan ten nie wymaga leczenia i ustępuje samoistnie. Gdy tylko przywrócona zostanie odporność i normalne tło hormonalne. [ 1 ]
Czy można zarazić się pleśniawką w czasie okresu?
Grzybica może wystąpić w dowolnym momencie, gdy organizm ma obniżoną odporność, zaburzenia hormonalne. Najbardziej odpowiednim czasem na to jest menstruacja. Jednak nie występuje u każdego, a jedynie u tych, którzy są predysponowani do tej choroby. Tak więc, jeśli kobieta ma wysoką odporność, idealne zdrowie kobiece, prowadzi aktywny tryb życia, odpowiednie życie seksualne, spożywa niezbędną ilość witamin, minerałów, ćwiczy, przestrzega reżimu pracy i odpoczynku, dobrze się odżywia, grzybica jej nie zagraża. Naruszenie przynajmniej jednego z tych czynników ryzyka zwiększa prawdopodobieństwo wystąpienia grzybicy.
Tak więc odpowiadając na pytanie: „Czy można zarazić się pleśniawką w trakcie okresu?”, można zdecydowanie odpowiedzieć twierdząco. Może, ale muszą być czynniki predysponujące, a przede wszystkim - obniżona odporność, zaburzenie mikroflory. Dlatego przed rozpoczęciem leczenia pleśniawki, wskazane jest skonsultowanie się nie tylko z ginekologiem, ale także endokrynologiem, immunologiem. Być może bardziej racjonalnym rozwiązaniem problemu byłoby zwiększenie odporności, normalizacja poziomu hormonów i wyeliminowanie dysbakteriozy. Wtedy pleśniawka przestanie być problemem na zawsze. [ 2 ]
Czy masz okres, gdy masz pleśniawki?
Odpowiadając na pytanie: „Czy menstruacja występuje przy pleśniawce?”, należy jasno zrozumieć, w jaki sposób te dwa zjawiska są ze sobą powiązane. I czym one w istocie są. Menstruacja to proces, w którym niezapłodniona komórka jajowa zostaje uwolniona z krwią. Proces ten jest procesem zależnym od hormonów, w którym zmieniają się poziomy hormonów. W związku z tym zmienia się skład mikroflory, stan układu odpornościowego i właściwości ochronne organizmu. Stwarzane są optymalne warunki do zaburzenia mikroflory dróg moczowo-płciowych, do rozwoju infekcji grzybiczej (aktywuje się grzyb Candida). Następnie rozwija się pleśniawka, która w istocie jest infekcją grzybiczą. Wniosek nasuwa się sam: te dwa procesy nie są ze sobą w żaden sposób powiązane, więc menstruacja występuje nawet przy pleśniawce.
Czy pleśniawki znikną po miesiączce?
Nie sposób odpowiedzieć na pytanie, czy pleśniawki ustąpią po menstruacji bez badania ginekologicznego i bez wyników badań. W tym względzie nie tyle standardowe badanie cytologiczne (rozmaz), co immunogram jest bardzo pouczające. W tym celu pobiera się krew z żyły i ocenia stan głównych wskaźników odporności.
Na podstawie uzyskanych wyników wyciąga się wniosek, jak długo może rozwijać się infekcja grzybicza, czy odporność przeciwzakaźna jest w stanie ją stłumić, czy też konieczne jest specjalne leczenie. Wszystko zależy od indywidualnych cech organizmu: w niektórych przypadkach tło hormonalne szybko wraca do normy, odporność również wzrasta, a odporność na kolonizację błon śluzowych wraca do normy. Następnie choroba ustępuje i wszystko wraca do normy. Jeśli występują znaczne zaburzenia odporności, może być konieczne leczenie.
Przyczyny pleśniawki przed miesiączką
Głównym powodem jest to, że cały system regulacji neuroregulacyjnej organizmu ulega zmianie, zaczynając od zmniejszenia syntezy peptydów neuroregulacyjnych i neuroprzekaźników, kończąc na zmianach w normalnym funkcjonowaniu układu odporności niespecyficznej, mikrokrążenia, odporności ogólnoustrojowej i miejscowej. Ostatnim ogniwem, które bezpośrednio wyzwala patogenezę pleśniawki, jest naruszenie oporności kolonizacyjnej mikroorganizmów, zmniejszenie liczby prawidłowej i oportunistycznej mikroflory oraz aktywacja wzrostu grzybów (w szczególności grzybów Candida).
Często przyczyną jest osłabienie układu odpornościowego, spowodowane przemęczeniem, wychłodzeniem lub długotrwałym zatruciem. Pleśniawki mogą rozwijać się również na tle wielu innych chorób i mogą być wywoływane przez wysokie obciążenie wirusowe, endotoksyny bakteryjne. Pleśniawki często występują po długotrwałym leczeniu antybiotykami, po terapii przeciwwirusowej, chemioterapii i radioterapii. Często występują przy ciężkich chorobach wirusowych i bakteryjnych, malarii, wyczerpaniu organizmu, chorobach nerek i wątroby oraz chorobach żeńskiego układu rozrodczego. [ 3 ]
Dlaczego pleśniawki pojawiają się przed miesiączką?
Często ginekolog musi usłyszeć pytanie: „Dlaczego pleśniawki zaczynają się przed miesiączką?” Chociaż generalnie nie jest to pytanie dla ginekologa, a raczej dla immunologa. Wynika to z faktu, że cała sprawa leży w odporności człowieka. Możliwość lub niemożność rozwoju pleśniawki jest determinowana przez stan nie tylko błon śluzowych układu moczowo-płciowego, ale także stan układu odpornościowego jako całości. Przy prawidłowej odporności ogólnoustrojowej odporność miejscowa z reguły również utrzymuje się w granicach normy. Spadek odporności pociąga za sobą spadek właściwości ochronnych błon śluzowych, w wyniku czego zmniejsza się liczba prawidłowej mikroflory, a wzrasta liczba mikroorganizmów grzybiczych, co objawia się w postaci pleśniawki. Aby dowiedzieć się, dlaczego pleśniawki nasilają się przed miesiączką i podjąć odpowiednie środki zapobiegawcze, najlepiej skonsultować się z immunologiem, gdyż w większości przypadków przyczyną jest obniżona odporność organizmu.
Dlaczego pleśniawki pojawiają się po miesiączce?
Aby dowiedzieć się, dlaczego pleśniawki pojawiają się po miesiączce, ustalić dokładną przyczynę i ostatecznie się ich pozbyć, zaleca się poddanie się kompleksowemu badaniu, w którym weźmie udział nie tylko ginekolog, ale także co najmniej immunolog i endokrynolog.
Kolejnym ważnym etapem diagnostyki są badania laboratoryjne, które potwierdzą rozpoznanie. Główną metodą jest badanie bakteriologiczne. Pobiera się rozmaz z błon śluzowych lub zeskrobinę ze ścian dróg moczowo-płciowych.
Diagnozę stawia się na podstawie wykrycia patogenów drożdżakowych (grzyb Candida) w rozmazie z dróg moczowo-płciowych. Ważne jest, aby zrozumieć, że niewielka ilość tego grzyba może być obecna w rozmazie i normalnie. Ale o chorobie mówimy tylko wtedy, gdy nastąpi gwałtowny wzrost do poziomu przekraczającego dopuszczalne granice normy. Wtedy taki stan uważa się za patologię i przepisuje się odpowiednie leczenie. Diagnozę „kandydozy” można postawić, jeśli ilość grzyba Candida przekroczy 10 4 CFU/ml.
W przypadku pleśniawki przeprowadza się również badania instrumentalne. Przede wszystkim jest to standardowe badanie ginekologiczne (badanie w lusterkach), badanie bimanualne (badanie palcem). Bada się zewnętrzne narządy płciowe, pochwę i szyjkę macicy. Konieczne jest pobranie wymazu (diagnoza jest stawiana na podstawie jego wyników).
Czasami zachodzi potrzeba innych metod badania instrumentalnego. Przykładowo za pomocą histeroskopii możliwe jest przeniknięcie do jamy macicy przez szyjkę macicy i przeprowadzenie niezbędnych badań i inspekcji. Za pomocą metod laparoskopowych wykonuje się również badanie jamy wewnętrznej macicy. Umożliwia to pobranie materiału do biopsji, zbadanie miejsc niedostępnych do badania podczas histeroskopii. [ 4 ]
Stosowane są również USG miednicy, RTG, TK, MRI. Metody te pozwalają na wizualizację patologii w trybie dynamicznym, na oglądanie procesów w dynamice, na obserwację cech ich przebiegu. Możliwe jest oglądanie w różnych projekcjach.
Czynniki ryzyka
Kobiety z historią przewlekłych chorób zakaźnych, pacjentki z dysbakteriozą i zaburzeniami prawidłowej mikrobiocenozy w dowolnym biotopie często cierpią na pleśniawki. Do grupy ryzyka zalicza się kobiety z ostrymi i przewlekłymi chorobami nerek, wątroby, narządów rozrodczych, śledziony, pacjentki z chorobą nowotworową, pacjentki, które niedawno przeszły jakąkolwiek interwencję chirurgiczną, znieczulenie, narkoza. Różne zabiegi terapeutyczne i diagnostyczne na narządach miednicy są szczególnie częstymi przyczynami pleśniawek: przedwczesne zakończenie ciąży, aborcje, histeroskopia, inne inwazyjne badania ginekologiczne, operacje i zabiegi ginekologiczne. [ 5 ]
Patogeneza
Patogeneza opiera się na zwiększeniu liczby mikroflory grzybiczej w błonach śluzowych żeńskich narządów płciowych. Aktywnie rozmnażając się, flora grzybicza hamuje wzrost innych mikroorganizmów, w szczególności mikroflory bakteryjnej. Potencjał ochronny narządów rozrodczych ulega znacznemu zmniejszeniu. Gromadzą się produkty uboczne metabolizmu, następuje zatrucie, błony śluzowe dróg rodnych ulegają uszkodzeniu. W związku z tym rozwija się aktywny proces zapalny. Limfocyty i neutrofile docierają do miejsca zapalenia, zaczynają być uwalniane czynniki zapalne i mediatory, w tym histamina, prostaglandyny, cytokiny. W związku z tym proces zapalny jest aktywnie utrzymywany, a nawet postępuje.
Objawy pleśniawki przed miesiączką
Pierwszymi objawami pleśniawki są świąd, który rozwija się z powodu podrażnienia błon śluzowych dróg rodnych przez produkty metabolizmu grzybów. Podczas rozwoju procesu zapalnego uwalniana jest histamina, co również prowadzi do silnego podrażnienia i świądu. Stopniowo pojawiają się zaczerwienienia i przekrwienia, a błony śluzowe stają się obrzęknięte. Warto zauważyć, że w większości przypadków pleśniawka jest bezbolesna, ale niepokojący jest silny świąd. Warto również zauważyć, że jednym z głównych objawów pleśniawki jest obfita wydzielina, która zwykle zaczyna się od przezroczystej, lepkiej wydzieliny. Pojawiają się one dość intensywnie i mogą towarzyszyć im nieprzyjemny zapach.
Stopniowo, w miarę rozmnażania się grzyba i postępu infekcji, stają się białe. W późniejszych stadiach pojawia się obfita, biała, serowata wydzielina, która często występuje w postaci płatków. Mogą nabrać wyjątkowo nieprzyjemnego zapachu, podobnego do zapachu zgniłej ryby, co wskazuje na dodanie patogennej mikroflory bakteryjnej i nasilenie procesu zapalnego. Ponadto jednym z objawów późnego stadium rozwoju pleśniawki może być ból, pieczenie podczas oddawania moczu, fałszywe i częste parcie na mocz. [ 6 ]
Ból może się nasilać przy dłuższym pozostawaniu w jednej pozycji, siedząc. I stopniowo obejmuje odbytnicę. Występuje ból w jelitach, ból podczas defekacji, rzadziej - zaparcia. Przy takich objawach pleśniawka może łatwo postępować, wznosić się drogą wstępującą, obejmować narządy wewnętrzne, a wtedy będzie niezwykle trudno się jej pozbyć.
Pierwsze objawy pleśniawki przed miesiączką
Pierwszymi objawami pleśniawki przed miesiączką są świąd i inne nieprzyjemne odczucia w okolicy narządów płciowych. Na początkowym etapie jest to po prostu świąd, który stopniowo nasila się w miarę postępu choroby. Następnie pojawia się wydzielina: początkowo obfita, lepka, ale przezroczysta. Stopniowo nabierają białego odcienia i serowatej konsystencji. W miarę nasilania się tych objawów nasila się uczucie dyskomfortu, pojawia się pieczenie podczas oddawania moczu, ból.
Świąd przed miesiączką
Wiele kobiet skarży się, że dokucza im swędzenie przed miesiączką. Zjawisko to nie jest rzadkie, rozwija się z różnych przyczyn, ale przede wszystkim z powodu zmian hormonalnych w organizmie, a także na tle obniżonej odporności. Ponadto przed miesiączką znacznie wzrasta uwrażliwienie i wrażliwość organizmu, reaktywność i pobudliwość układu nerwowego. W związku z tym nawet minimalny wpływ na receptor można odebrać jako wzmocniony supersygnał.
Ponadto może być wiele przyczyn i czynników predysponujących, które nasilają się przed miesiączką. Patogeneza opiera się na różnych procesach, w zależności od tego, co spowodowało rozwój świądu. Jednak, jak pokazuje praktyka, najczęściej przyczyną jest naruszenie wrażliwości i podatności receptorów, co pociąga za sobą zwiększoną reaktywność organizmu, zwiększoną odpowiedź immunologiczną, czasami nawet alergizację organizmu oraz nadmierną pobudliwość i labilność układu nerwowego.
Rozpoznanie tego stanu jest dość proste: głównymi objawami są narastający dyskomfort, swędzenie, pieczenie. Objawy te mogą występować w okolicy narządów płciowych, stopniowo obejmując inne części ciała i mogą być zlokalizowane tylko w określonych, intymnych miejscach. Wiele kobiet zauważa, że swędzą je stopy i dłonie, co jest również całkiem zrozumiałe, ponieważ to właśnie w tych okolicach zlokalizowana jest największa liczba receptorów i zakończeń zwojów nerwowych. [ 7 ]
Uporczywa pleśniawka przed miesiączką
Jeśli dokucza Ci stała pleśniawka przed miesiączką, a leczenie nie przynosi efektów, musisz znaleźć przyczynę tego stanu i podjąć działania w celu jego wyeliminowania. Oprócz ginekologa musisz skontaktować się z immunologiem, który oceni stan układu odpornościowego i w razie potrzeby przepisze odpowiednie środki. Wynika to z faktu, że przy prawidłowym stanie układu odpornościowego, braku zaburzeń i braku równowagi, pleśniawka nie może wystąpić. Występuje tylko na tle zaburzeń odpornościowych.
Ale zaburzenia odporności mogą być wywołane przez zaburzenia hormonalne, wtedy może być potrzebna konsultacja z endokrynologiem, ginekologiem-endokrynologiem, którzy ocenią tło immunologiczne i zalecą leczenie, jeśli to konieczne. Często również konsultacja z bakteriologiem, mikrobiologiem, w skrajnych przypadkach, specjalistą chorób zakaźnych, który oceni stan mikrobioty układu moczowo-płciowego, oceni ryzyko rozwoju zaburzeń mikrobiocenozy, a także prawdopodobieństwo rozwoju dysbakteriozy, zakażenia bakteryjnego i grzybiczego. W zależności od zidentyfikowanego stanu mikrobiocenozy żeńskich narządów płciowych, zostanie dobrane odpowiednie leczenie. Często wystarczy przywrócić normalną naturalną mikroflorę, a pleśniawki przestaną dokuczać.
W razie potrzeby mogą być wymagane dodatkowe konsultacje z innymi specjalistami. Na przykład pleśniawki mogą wskazywać na rozwój zatrucia endogennego, które rozwija się na przykład z powodu gromadzenia się metabolitów bakteryjnych, zarówno z mikroflory prawidłowej, jak i patogennej.
W każdym razie nie da się obejść bez konsultacji z kompetentnym specjalistą. Nawet jeśli na pierwszy rzut oka może się wydawać, że nie ma powodu, to nie jest tak. Przyczyna może być ukryta, patologia może przebiegać utajona. W większości przypadków pleśniawki występują na tle ogólnej zmiany parametrów biochemicznych, stanu odporności, ze zwiększoną wrażliwością, nadreaktywnością, nadmiernym uwrażliwieniem organizmu, a nawet z powodu otyłości lub odwrotnie, wyczerpania organizmu. Pleśniawki rozwijają się również w wyniku niewłaściwego odżywiania, niedoboru witamin w organizmie i niedoboru poszczególnych aminokwasów.
Objawy pleśniawki w czasie menstruacji
Drozd zawsze objawia się mniej więcej w ten sam sposób, a objawy drozdu podczas menstruacji są takie same jak w każdym innym czasie. Na początku pojawia się świąd, dyskomfort w okolicy narządów płciowych, pojawia się wydzielina, która zewnętrznie przypomina płatki twarogu lub masę twarogową. W miarę postępu patologii rozwija się uczucie pieczenia, może pojawić się ból, który obejmuje nie tylko okolicę narządów płciowych, ale także odbyt. Czasami ból występuje podczas defekacji, zaburzenia jelitowe.
Drozd zniknął po okresie
Często kobiety na wizycie u ginekologa zauważają, że miały pleśniawki po menstruacji, ale przeszły same, bez żadnego leczenia. Jest to całkiem możliwe i wskazuje to na to, że kobieta ma dość wysoką odporność, która dobrze radzi sobie z różnymi stanami patologicznymi, potrafi utrzymać normalny stan miejscowej mikroflory, układu odporności nieswoistej.
Aby organizm mógł sobie skutecznie radzić z takimi chorobami w przyszłości, konieczne jest zapewnienie mu niezawodnej profilaktyki. Należy zadbać o to, aby organizm zawsze otrzymywał odpowiednie odżywianie. Ważnymi warunkami są przestrzeganie codziennej rutyny i odpoczynku, równowaga witamin i minerałów, brak stresu, napięcia nerwowego, przepracowania i normalny reżim picia. Obowiązkowe jest również przestrzeganie zasad higieny osobistej, noszenie wygodnej i hipoalergicznej bielizny. Szczególnie ważne jest szybkie rozpoznanie dysbakteriozy, zaburzeń immunologicznych i hormonalnych i podjęcie działań. [ 8 ]
Komplikacje i konsekwencje
Na pierwszy rzut oka może się wydawać, że pleśniawki przed, w trakcie i po menstruacji nie są powodem do obaw. Ale tak nie jest, w każdym przypadku należy udać się do lekarza. Nieleczona pleśniawka jest niebezpieczna, ponieważ może prowadzić do trwałych zaburzeń mikrobiocenozy i odporności miejscowej. W efekcie znacznie wzrasta ryzyko rozwoju chorób ginekologicznych i procesów zapalnych. Pleśniawka może powodować niepłodność, poronienia, powikłania w trakcie porodu, w okresie poporodowym. Ponadto zaburzenia odporności miejscowej mogą prowadzić do poważnych zaburzeń odporności ogólnoustrojowej, stanu układu hormonalnego i odpornościowego. Pleśniawka może postępować, atakując narządy wewnętrzne. [ 9 ]
Diagnostyka pleśniawki przed miesiączką
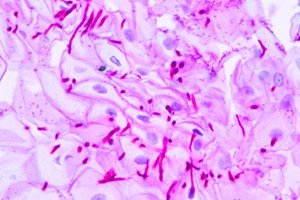
O pleśniawce można mówić dopiero po wykonaniu badań i potwierdzeniu diagnozy. Diagnozę stawia się na podstawie wykrycia patogenów pleśniawki (grzyba Candida) w rozmazie z dróg moczowo-płciowych. Z tego powodu pleśniawkę nazywa się również kandydozą. Niewielka ilość tego grzyba może być obecna w rozmazie i jest to normalne. Ale jego gwałtowny wzrost do poziomu przekraczającego dopuszczalne granice normy jest już uważany za patologię i przepisuje się odpowiednie leczenie. Aby zdiagnozować pleśniawkę, konieczne jest, aby ilość grzyba Candida była wyższa niż 10 4 CFU/ml. W celu postawienia diagnozy należy koniecznie udać się do ginekologa.
Testy
Analizę tę nazywa się rozmazem, pobieranym przez ginekologa podczas badania ginekologicznego. Za pomocą specjalnego patyczka i turundy pobiera się rozmaz ze ścianek, błony śluzowej pochwy, w razie potrzeby - kanału szyjki macicy (szyjki macicy). Następnie materiał biologiczny umieszcza się w probówce, część - na szkiełku i wysyła do laboratorium w celu dalszych badań. W laboratorium wykonuje się mikroskopię (próbkę bada się pod mikroskopem, identyfikuje się patologicznie zmienione komórki, inkluzje, obecność mikroorganizmów i inne wskaźniki). Jest to ważny etap badania, ponieważ w przypadku obecności guza nowotworowego, nawet na najwcześniejszym etapie jego powstawania, w rozmazie zostaną wykryte patologicznie przekształcone komórki. Pozwoli to na terminową reakcję na sytuację.
Następnie materiał biologiczny wysiewa się na selektywne pożywki i przeprowadza standardowe badanie bakteriologiczne. Mikroorganizmy inkubuje się w termostacie, a w sprzyjających warunkach wykrywa się ich wzrost. Rodzaj i rodzaj mikroorganizmów określa się na podstawie charakteru wzrostu. Jeśli występuje wysoki stopień zanieczyszczenia przedstawicielami rodzaju Candida (powyżej 104 ), diagnozą jest „kandydoza”, co oznacza pleśniawkę. Stopień (liczba mikroorganizmów) jest wskazany w wynikach analizy. Dalsze leczenie zależy od tego.
Diagnostyka instrumentalna
W przypadku pleśniawki zawsze stosuje się badanie instrumentalne. Jest to standardowe badanie ginekologiczne (badanie w lusterkach). Bada się zewnętrzne narządy płciowe, pochwę i szyjkę macicy. Jeśli to wystarczy, pobiera się wymaz. Na podstawie jego wyników stawia się diagnozę.
Czasami wykrywa się bardziej złożoną patologię lub podejrzewa się jej rozwój. Wtedy potrzebne są inne metody badania instrumentalnego, które pozwolą na bardziej obszerne i kompleksowe badanie stanu. Na przykład za pomocą histeroskopii można przeniknąć do jamy macicy przez szyjkę macicy i przeprowadzić niezbędne badania, badanie. Często robi się to, gdy podejrzewa się guzy, choroby zapalne. Za pomocą histeroskopu przeprowadza się badanie, można również wyświetlić obraz na ekranie, wykonać zapis, szczegółowe zdjęcia do dalszych badań. Zabieg jest stosunkowo prosty i bezpieczny.
Za pomocą metod laparoskopowych bada się również wewnętrzną jamę macicy. Jest to jednak zabieg bardziej bolesny i traumatyczny, w którym wykonuje się nakłucie, a przez nie wprowadza się do jamy macicy narzędzia. Umożliwia to pobranie materiału do biopsji, zbadanie miejsc niedostępnych do badania podczas histeroskopii.
Stosowane są również USG miednicy, RTG, TK, MRI. Metody te pozwalają na wizualizację patologii w trybie dynamicznym, na oglądanie procesów w dynamice, na obserwację cech ich przebiegu. Możliwe jest oglądanie w różnych projekcjach.
Diagnostyka różnicowa
Zazwyczaj metody diagnostyki różnicowej stosuje się, gdy zachodzi potrzeba rozróżnienia objawów różnych chorób, które manifestują się w podobny sposób. Zasadniczo pleśniawki należy odróżnić od innych chorób zakaźnych, od zakażeń przenoszonych drogą płciową. Wiele chorób zakaźnych, zwłaszcza bakteryjnych lub grzybiczych, manifestuje się w przybliżeniu w ten sam sposób. Zwłaszcza we wczesnych stadiach patologii.
Jedyną pewną metodą jest badanie bakteriologiczne. Pobiera się rozmaz z błon śluzowych lub zeskrobinę ze ścian dróg moczowo-płciowych. Analizę przeprowadza się w laboratorium, po czym wydaje się wyniki. Analiza wskazuje, który mikroorganizm spowodował rozwój choroby. W przypadku wykrycia grzyba z rodzaju Candida stawia się diagnozę kandydozy lub pleśniawki.
Z kim się skontaktować?
Zapobieganie
Zapobieganie opiera się na:
- właściwe odżywianie,
- przestrzeganie codziennej rutyny i odpoczynek,
- równowaga witamin i minerałów,
- normalny reżim picia,
- przestrzeganie zasad higieny osobistej,
- noszenie wygodnej i hipoalergicznej bielizny.
Konieczne jest również regularne poddawanie się badaniom profilaktycznym u ginekologa, okresowe konsultacje z immunologiem. Szczególnie ważne jest szybkie wykrywanie grzybów, dysbakteriozy, zaburzeń odporności i podejmowanie działań. Nie można się przechłodzić, minimalizować wpływ stresu na organizm.
Prognoza
Jeśli martwisz się o pleśniawki przed, w trakcie i po okresie, powinnaś udać się do lekarza. W większości przypadków, przy odpowiednim i terminowym leczeniu, rokowanie będzie korzystne.

