
Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Martwica dziąseł
Ekspert medyczny artykułu
Ostatnia recenzja: 04.07.2025
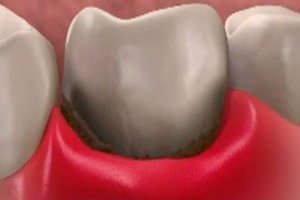
Martwica dziąseł to patologia, która wskazuje na obumarcie tkanek. Rozważmy główne przyczyny choroby, objawy, metody diagnostyczne, a także leczenie i rokowanie w celu wyzdrowienia.
Martwica jest patologiczną formą obumierania komórek, która prowadzi do obumierania tkanek i części narządów w żywym organizmie. Osobliwością choroby jest to, że we wczesnych stadiach objawy są niewyraźne i trudne do zdiagnozowania. Martwica dziąseł może wystąpić z powodu urazów, manipulacji medycznych podczas leczenia stomatologicznego, a także z powodu nieprawidłowego funkcjonowania organizmu z powodu przewlekłej lub ostrej infekcji, zatrucia, niedoboru witamin i innych patologii.
Narażenie na działanie chemikaliów, wysokie lub niskie temperatury, zaburzenia krwi, szkodliwe mikroorganizmy i szereg innych czynników zwiększa ryzyko rozwoju choroby. Do jej rozwoju przyczynia się wiele chorób zębów. Jeśli masz krwawiące dziąsła, nieświeży oddech i rozchwiane zęby, może to wskazywać na rozwój martwicy. Na przykład choroba taka jak zapalenie dziąseł, bez odpowiedniego leczenia, rozwija się w postać przewlekłą, która powoduje wrzodziejące zmiany dziąseł i oczywiście obumieranie tkanek.
Niebezpieczeństwo martwicy polega na tym, że jest to proces nieodwracalny, tzn. utracone komórki nie regenerują się. Ale jeśli w porę zwrócisz się o pomoc medyczną, możesz powstrzymać dalsze rozprzestrzenianie się choroby. Jeśli tego nie zrobisz, postępująca martwica prowadzi do całkowitej utraty funkcji żucia.
Przyczyny martwicy dziąseł
Przyczyny martwicy dziąseł są bardzo różnorodne. Choroba może pojawić się z powodu uderzenia mechanicznego, urazu, długotrwałego narażenia na zimno lub wysokie temperatury lub z powodu ucisku naczyń krwionośnych. Obumieranie tkanki dziąseł następuje z powodu zakłócenia normalnego przepływu krwi do komórek dotkniętego obszaru. Bardzo często uszkodzeniu dziąseł towarzyszy martwica zębów.
Dentyści rozróżniają pourazowe, niedokrwienne, trophoneurotyczne i toksyczne pochodzenie martwicy dziąseł. Niedokrwienna postać patologii występuje w wyniku zaburzeń krążenia, a trophoneurotyczna występuje z powodu przerwania unerwienia tkanki dziąseł. Rozważmy główne przyczyny martwicy dziąseł:
- Niedostateczna higiena jamy ustnej prowadzi do krwawienia i obrzęku dziąseł, zniszczenia przyczepu zęba do dziąsła oraz martwicy tkanek.
- Regularne urazy tkanek spowodowane leczeniem lub protetyką prowadzą do zaburzeń krążenia i obumarcia dziąseł. Uraz mechaniczny spowodowany wadą zgryzu powoduje stan zapalny, a w zaawansowanych przypadkach martwicę.
- Zaburzenia hormonalne, choroby krwi i szereg innych patologii endokrynologicznych prowadzą do chorób zębów, które bez odpowiedniego leczenia przeradzają się w martwicę.
 [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Martwica dziąseł wywołana arsenem
Martwica dziąseł spowodowana arsenem jest dość powszechnym problemem, z którym boryka się wielu pacjentów w gabinetach stomatologicznych. Anhydryt arsenu w postaci pasty jest nadal stosowany w praktyce stomatologicznej. Substancja ta jest stosowana do dewitalizacji miazgi zęba. To znaczy do usunięcia miazgi koronowej lub korzeniowej z całkowitym zniszczeniem wszystkich struktur i funkcji tej tkanki. Głębokość zniszczenia zależy wyłącznie od dawki pasty arsenowej i czasu jej działania. Takie leczenie stosuje się w przypadku zapalenia miazgi (przewlekłego i ostrego rozlanego) z zakrzywionymi lub nieprzejezdnymi korzeniami u pacjentów w podeszłym wieku, z włóknistym zapaleniem miazgi, ograniczonym otwieraniem ust lub reakcjami alergicznymi na środki znieczulające miejscowo.
Arsen jest pierwiastkiem chemicznym z rodziny azotowej. 5-50 mg tej substancji jest uważane za dawkę toksyczną dla organizmu człowieka. Mechanizm działania toksycznego jest bezpośrednio związany z zaburzeniami metabolicznymi. Ponieważ arsen jest trucizną protoplazmatyczną, wchodzi w interakcje z grupami sulfhydrylowymi. Procesy utleniania prowadzą do lokalnego zniszczenia tkanek. Głównymi celami arsenu są skóra, nerki, przewód pokarmowy, szpik kostny i płuca.
Długotrwałe narażenie na arsen powoduje toksyczne zmiany w zapaleniu przyzębia zęba i martwicę dziąseł. Jeśli pasta arsenowa nie zostanie hermetycznie zamknięta tymczasowym wypełnieniem, substancja wycieknie i spowoduje martwicę dziąseł, a następnie obumarcie komórek kostnych, czyli martwicę kości. Niebezpieczeństwo tej ostatniej patologii polega na tym, że ma ona przewlekły i postępujący przebieg. Tak więc czas trwania choroby może wynosić od 1 do 10 lat, a początkowo choroba postępuje niezauważona. Później jednak pacjent cierpi na silne bóle kości i neuropatię.
Objawy martwicy dziąseł
Objawy martwicy dziąseł mają kilka stadiów rozwoju, z których każdy charakteryzuje się objawami klinicznymi. Rozważmy główne objawy zmian martwiczych w tkance dziąseł:
- Na wczesnym etapie martwica może nie ujawniać się, ale właśnie w miarę rozwoju choroby szkliwo zębów traci pigmentację i połysk, staje się wrażliwe na nagłe zmiany temperatury, a dziąsła krwawią. Ponadto powierzchnia zębów staje się szorstka, dziąsła przebarwiają się i lekko odstają od zębów.
- W umiarkowanych przypadkach obserwuje się obrzęk brodawek dziąsłowych i zniszczenie tkanki na ich końcach. Brodawki dziąsłowe krwawią, pokrywają się brudnoszarym nalotem i są bolesne przy palpacji. Część dotkniętego dziąsła zmienia kolor lub czernieje, pojawiają się owrzodzenia i nieprzyjemny zapach z ust. Martwica dziąseł powoduje powiększenie regionalnych węzłów chłonnych podżuchwowych i innych.
- Środkowy etap martwicy charakteryzuje się jasnym przekrwieniem i obrzękiem dziąsła brzeżnego i brodawek dziąsłowych. Błona śluzowa dziąsła jest przekrwiona i pokryta owrzodzeniami, z brudnoszarym nalotem na owrzodzeniach. Na dotkniętych obszarach może pojawić się miękka płytka nazębna. Temperatura ciała wzrasta do 38-39 °C, pacjent cierpi na ciągłe bóle głowy i utratę apetytu.
- W ostatnim stadium martwicy dziąsła występuje wyraźne przekrwienie, zapalenie i obrzęk jego części zębodołowej, brodawek dziąsłowych i dziąsła brzeżnego. Tkanki obumierają, odsłaniając kość, powodując nieświeży oddech i bolesne odczucia. Na dotkniętych obszarach pojawiają się znaczne złogi miękkiej płytki nazębnej. Pacjent cierpi na wysoką temperaturę, zaburzenia dyspeptyczne i ogólne dolegliwości.
Gdzie boli?
Diagnostyka martwicy dziąseł
Diagnozę martwicy dziąseł przeprowadza stomatolog, zarówno podczas rutynowego badania, jak i wtedy, gdy pacjent skarży się na ból, przekrwienie i krwawienie dziąseł. Głównymi kryteriami diagnostycznymi martwicy są cuchnący zapach z ust, zapalenie i obrzęk dziąseł, utrata apetytu i zaburzenia snu, zaburzenia dyspeptyczne, ból przy połykaniu, ogólne złe samopoczucie. Do diagnozy stosuje się metody radiologiczne, na przykład badanie rentgenowskie i badanie instrumentalne jamy ustnej, rozważmy główne z nich:
- Zdjęcia rentgenowskie pomagają wykryć martwicze zniszczenie tkanek zęba i możliwe powikłania martwicy dziąseł. Metoda ta pozwala określić stopień zniszczenia tkanek, czyli stadium martwicy.
- W niektórych przypadkach wykonuje się badania laboratoryjne, takie jak badanie mikroskopowe miękkiej blaszki. Pozwala to określić skład mikroflory, obecność grzybów, liczbę leukocytów, wrzecionowatych pałeczek i krętków Vincenta.
Wykrycie martwicy dziąseł zależy również od stadium choroby, ponieważ patologia przechodzi przez kilka etapów w swoim rozwoju. To właśnie objawy choroby zwracają uwagę dentysta podczas instrumentalnego i wizualnego badania jamy ustnej. Na etapie przedmartwiczym pewne zmiany w tkance dziąseł są odwracalne, ale do diagnozy stosuje się zróżnicowane metody. Jest to konieczne, aby rozpoznać możliwe choroby zębów, które spowodowały problemy z dziąsłami.
Jeśli obserwuje się obumieranie tkanek, czyli obumieranie dotkniętych komórek, to jest to wyraźny objaw martwicy. Ale w tym przypadku dentysta sprawdza pacjenta pod kątem współistniejących chorób jamy ustnej. W przypadku zmian destrukcyjnych, czyli utraty dotkniętej tkanki, lekarz przeprowadza badania pod kątem współistniejących powikłań.
Z kim się skontaktować?
Leczenie martwicy dziąseł
Leczenie martwicy dziąseł zależy wyłącznie od postaci patologii, stadium jej rozwoju oraz obecności lub braku chorób współistniejących. Z reguły leczenie dotkniętych tkanek jest niemożliwe, ponieważ martwica jest procesem nieodwracalnym. Dlatego w przypadku tej choroby leczenie ma na celu przywrócenie krążenia krwi w dotkniętych obszarach i wyeliminowanie procesu obumierania komórek. Martwą tkankę usuwa się chirurgicznie, aby wyeliminować dalsze rozprzestrzenianie się infekcji.
Istnieją dwie metody leczenia, czyli usuwanie martwicy. Terapia może być prowadzona zarówno w warunkach szpitalnych, jak i pod ścisłym nadzorem lekarza. Istnieją dwie formy martwicy: sucha i mokra, rozważmy je bardziej szczegółowo:
- Martwica koagulacyjna (sucha) to stopniowe wysychanie martwych tkanek i zmniejszenie ich objętości (mumifikacja). W tym przypadku reakcja zapalna występuje niezwykle rzadko, dotyczy to również zmian zakaźnych, nie ma objawów zatrucia.
- Martwica kolikwacyjna (mokra) towarzyszy obrzęk, reakcja zapalna, zwiększenie rozmiarów narządu lub tkanki, wyraźne przekrwienie. Nie ma wyraźnych granic między tkankami dotkniętymi i zdrowymi, stan zapalny i obrzęk rozprzestrzeniają się poza tkanki dotknięte martwicą. Ta postać charakteryzuje się zakażeniem gnilnym i ropnym. Rozwija się silne zatrucie organizmu, bóle głowy i inne objawy patologiczne.
W przypadku martwicy suchej rozprzestrzenianie się patologii neutralizuje się poprzez traktowanie dotkniętych tkanek środkami antyseptycznymi. Jeśli tkanki są całkowicie martwe, usuwa się je chirurgicznie; w innych przypadkach przywraca się normalne krążenie krwi. Aby leczyć martwicę mokrą, należy ją przenieść do stadium suchego. Następnie tkanki traktuje się roztworem nadtlenku wodoru, otwiera się i drenuje obszary ropne i owrzodzone.
Jeśli takie leczenie jest nieskuteczne, usuwa się tkanki martwicze w trybie pilnym. Okres oczekiwania na efekty miejscowego leczenia martwicy mokrej wynosi 2-3 dni, po czym pacjent zostanie poddany zabiegowi chirurgicznemu. Jeśli nie zostanie wykonane chirurgiczne usunięcie dotkniętych tkanek dziąseł, doprowadzi to do poważnych powikłań. Oprócz powyższych procedur pacjentowi przepisuje się terapię antybakteryjną, naczyniową i detoksykacyjną. Wynika to z faktu, że martwica przyczynia się do szybkiego zakażenia zakaźnego, co pociąga za sobą zatrucie całego organizmu.
Zapobieganie martwicy dziąseł
Zapobieganie martwicy dziąseł ma na celu utrzymanie zdrowia jamy ustnej i zapobieganie chorobom zębów. Przedstawiamy główne środki zapobiegawcze:
- Regularna pielęgnacja jamy ustnej zapobiegnie rozprzestrzenianiu się szkodliwych mikroorganizmów. Usuwanie kamienia nazębnego i płytki nazębnej jest obowiązkowe.
- Jeśli występują zaburzenia zgryzu, należy skontaktować się ze stomatologiem w celu wyeliminowania tej patologii. W niektórych przypadkach krótkie wędzidełko w pobliżu warg lub języka może powodować martwicę.
- Odżywianie powinno składać się ze zdrowej żywności, a dieta powinna być zbilansowana. Jest to konieczne, aby nasycić organizm witaminami, minerałami, mikro- i makroelementami, aminokwasami.
- Zrezygnuj z alkoholu i palenia. Takie złe nawyki mają negatywny wpływ na zdrowie dziąseł i zębów.
- Zmniejszone właściwości ochronne układu odpornościowego mogą powodować rozwój paradontozy, zapalenia dziąseł lub zapalenia przyzębia. Bez odpowiedniego leczenia choroby te wywołują martwicę dziąseł.
- Jeżeli cierpisz na przewlekłe choroby przewodu pokarmowego lub cukrzycę, patologie te stanowią jeden z czynników rozwoju chorób jamy ustnej.
Jeśli cierpisz już na martwicę dziąseł, musisz zrobić wszystko, aby zapobiec nawrotowi choroby. Regularnie odwiedzaj dentystę, używaj szczoteczek z miękkim lub bardzo miękkim włosiem. Dbaj o higienę jamy ustnej, stosuj pasty lecznicze i profilaktyczne o działaniu przeciwzapalnym. Nie będzie zbędnym stosowanie ziołowych płynów do płukania jamy ustnej o działaniu antyseptycznym.
Rokowanie w przypadku martwicy dziąseł
Rokowanie w przypadku martwicy dziąseł zależy wyłącznie od wyników leczenia i postaci choroby. Oczywiście, przy wczesnej pomocy medycznej rokowanie jest korzystne. Przy skutecznej terapii dziąsła przestają krwawić, przywracane jest ich prawidłowe ukrwienie, kolor i gęstość. Nie ma bólu przy palpacji, nie ma płytki nazębnej i nieświeżego oddechu. W tym przypadku możemy powiedzieć, że martwica została wyeliminowana.
Martwica dziąseł w późnym stadium lub przy nieskutecznym leczeniu ma niekorzystne rokowanie. Zaawansowana choroba może spowodować całkowitą utratę funkcji żucia, uszkodzenie regionalnych węzłów chłonnych i zębów, a to prowadzi do całkowitego zniszczenia dziąseł i zębów. Pacjent będzie musiał stawić czoła długiemu i bolesnemu leczeniu i odbudowie kanałów dziąsłowych oraz długotrwałej immunoterapii.

